Detta är den första av två sidor om Non-STE-ACS (Non-STEMI och instabil angina). Denna sida beskriver akutbehandlingen och vården på hjärtintensivvårdsavdelningen (HIA) upp till hemgång. Information om eftervård på mottagningen (sekundärprevention) hittar du på sidan Sekundärprevention efter hjärtinfarkt.
Behöver du istället råd om akut koronart syndrom med ST-höjning på EKG? Läs på sidan STEMI: Akutbehandling.
NSTE-ACS är ett akut koronart syndrom (AKS) utan ST-höjning och en omfattar diagnoserna Non-ST-höjningsinfarkt (NSTEMI, NonSTEMI) och instabil angina.
– Skillnaden mellan NSTEMI och instabil angina är enbart troponinnivån (negativ vid instabil angina, signifikant förhöjd vid NSTEMI). Sedan införandet av högsensitivt troponin har diagnosen instabil angina minskat och diagnosen NSTEMI ökat, eftersom högsensitivt troponin nu är positivt hos patienter där troponinet tidigare inte kunde påvisas. NonSTEMI utgör nu ungefär hälften av alla infarkter, från circa en tredjedel på 90-talet.1 Detta innebär också att risken vid diagnosen instabil angina nu är lägre än tidigare.2
Sidoinnehåll
- 1 Övervakning NSTEMI/instabil angina
- 2 Utredning på akuten vid arbetshypotes NSTE-ACS
- 3 Koronarangiografi/revaskularisering NSTE-ACS
- 4 Läkemedel i akutfasen vid NSTEMI (akuten, HIA)
- 5 Blodprover
- 6 Hantering av komplikationer
- 7 Överflytt till ett annat sjukhus?
- 8 Hemgång efter NSTE-ACS
- 9 Nästa sida: Sekundärprofylax NSTE-ACS
- 10 Litteratur
Övervakning NSTEMI/instabil angina
På akuten
- Patienten ska vara uppkopplad på EKG-övervakning vid misstanke om akut koronart syndrom. (ESC IB) 3 Övervakning ska pågå tills NonSTEMI är utesluten, eller om NSTEMI bekräftas och patienten läggs in. Se här angående fortsatt indikation för övervak2 .
- Instabila patienter (viloangina, akut svikt, lågt blodtryck) ska transporteras med defibrillator. Använd helst en defibrillator med pacefunktion. Se till att patienten har minst en större venflon (minst grön). Använd inte höger hand/distala underarmen (behövs för koronarangiografi).
På HIA
- Arytmiövervak (och ischemiövervak om tillgängligt) i minst 24 timmar eller till PCI. (ESC IC) 4
- Därefter kan arytmiövervak kopplas bort hos lågriskpatienter (=patienter utan något av kriterierna nedan), ytterligare arytmiövervak i 24 timmar ska övervägas:5
- Arytmiövervak mer än 24h hos patienter med högre risk (minst ett av kriterierna nedan):
- hemodynamisk instabilitet
- allvarlig arytmi vid insjuknande
- LVEF <40 %
- misslyckad reperfusion
- andra kritiska kranskärls-stenoser som ännu inte är åtgärdade
- PCI-relaterad komplikation
Utredning på akuten vid arbetshypotes NSTE-ACS
NSTE-ACS (NonSTEMI, instabil angina) är ett akut koronart syndrom utan signifikanta ST-höjningar på EKG. Ändå har circa 25 % av alla patienter med NSTE-ACS en akut kranskärlsocklusion.62 Dessa patienter har (eftersom ett kranskärl är helt ockluderat) en lika brådskande PCI-indikation som STEMI-patienter.
Den viktigaste uppgiften i akutfasen är att identifiera patienter som har en akutindikation för koronarangiografi.
Du har på akuten tre instrument för att initialt diagnosticera ett akut koronart syndrom: 1. Anamnes/Status, 2. EKG, 3. Troponin
Anamnes/status
Anamnes:
- AKS är en klinisk diagnos baserad på anamnes och undersökning. En noggrann anamnes kan ofta redan i början utesluta angina.
Status:
- ABCDE-status
- Notera alltid:3
- Hjärtfrekvens, puls på armar och ben bilateralt.
- Blodtryck i båda armar.
- Auskultera hjärta och lungor (blåsljud (mekanisk komplikation)? rassel (svikt)?).
- POX, halsvenstas.
- Snabb bedömning:
- Finns kliniska svikttecken?
- Hemodynamiken (blodtryck, puls, POX) OK?
- Blodtryck < 90 mmHg hos infarktpatienter kräver åtgärd. Diskutera direkt med kunnig kollega. Läs mer på sidan kardiogen chock.
- Bradykardi: AV-block är vanligt vid inferior infarkt. Ge atropin 0,5 mg i.v. Upprepa vid behov. Anslut transkutan pacemaker vid allvarlig bradyarytmi. Läs mer på sidan akut bradykardi.
- Takykardi:
- Sinustakykardi vid infarkt är en fysiologisk respons och ska inte behandlas med betablockerare, kan dock tyda på svikt.
- VT: Överväg Amiodaron (Cordarone) i.v. vid återkommande nsVT eller VT med stabilt blodtryck. Akut elkonvertering vid VT+chock.
Differentialdiagnoser
Majoriteten av patienter som söker för bröstsmärtor har en icke-kardiell orsak.2 Tänk på differentialdiagnoser vid NSTE-ACS.
EKG-bedömning
- Ett EKG ska tas och bedömas inom 10 minuter från ankomst på akuten (ESC IB rekommendation) 3
- Signifikanta ST-höjningar? Se EKG kriterier STEMI.
- Vid ST-höjningar -> Fortsätt på sidan akutbehandling STEMI. Vänta INTE på troponinsvaret!
- Om EKG inte visar ST-höjning eller är tveksamt, men patienten har fortsatta symptom:
- ta flera EKG med korta mellanrum (ESC IC rekommendation) 3
- ta posteriora eller högerventrikulära avledningar (ESC IB rekommendation)3
- se tips angående Infarktmisstanke vid skänkelblock eller pacemaker-EKG
- läs fler tips angående EKG-strategin här (se där även avsnitt “atypisk EKG-presentation”)
- fundera alltid om patienten med pågående symptom ändå har en akut angioindikation, se akut angioindikation nedan
- patienter med misstänkt AKS som INTE har ST-höjningar får arbetshypotesen NSTE-ACS
Troponin: Rule-in, rule-out algoritm
ESC publicerade år 2020 en ny algoritm för att fastställa (“rule-in”) eller utesluta (“rule-out”) en myokardinfarkt med hjälp av högkänsligt troponin. Detta bekräftas i de senaste riktlinjerna från ESC.3
Avsnittet om Troponin-algoritmen delas upp i följande delar:
Högsensitiva Troponin-assays är numera standard på svenska akutsjukhus. En högsensitiv troponin-assay är definierad som ett test som kan mäta troponin hos minst 50 % av friska personer.7 (Språkbruket “troponin positiv” som synonym för “patologiskt” är inte längre korrekt). Därför har resultatet av ett högsensitivt troponin-test som ligger under övre normalgräns (99 percentilen av normalfördelningen i en frisk population) ett högt negativt prediktivt värde för hjärtinfarkt (=kan med stor säkerhet utesluta hjärtinfarkt). Läs mer på sidan om Troponin.
Cut-off värde för Troponin (NSTEMI)
läs härTroponinsvaret är inte bara ett kvalitativt (inte bara negativt/positivt) utan även ett kvantitativt mått med 3 olika cut-off värden: “very low”, “low” eller “high”.
Utöver det är skillnaden mellan första och andra mätningen en timme senare “1h Δ” (eller “2h Δ” vid användning av 0h/2h algoritmen) relevant. Var exakt det numeriska värdet för t.ex “very low” eller “1h Δ” ligger är beroende av testmetoden. ESC skriver därför i sin 2020 NSTE-ACS guideline endast att hs-troponinvärdet är “very low”, “low” eller “high” och att det finns en “1h Δ” eller inte. För att översätta det till ett numeriskt troponinvärde behöver du känna till dina lokala troponin-cutoffs, eller titta i ESC-tabellen på troponin-sidan här. För orientering skriver vi här ungefäliga värden (efter nämnda ESC-tabell):
- Cut-off för absolutvärde vid mätpunkt 0h, 1h (eller 2h vid 0h/2h algoritmen)
- very low: mellan <1 ng/L och <5 ng/L (beroende på testkit, se ovan)
- low: mellan <2 ng/L och <14 ng/L
- high: mellan ≥30 ng/L och ≥120 ng/L
- Cut-off för skillnaden mellan mätning 0h och 1h:
- No 1h Δ: mellan <1 ng/L och <4 ng/L skillnad mellan mätning 0h och 1h (beroende på testkit, se ovan)
- 1h Δ: mellan ≥5 ng/L och ≥20 ng/L skillnad mellan mätning 0h och 1h (beroende på testkit, se ovan)
- Cut-off för skillnaden mellan mätning 0h och 2h (om 0h/2h algoritmen används)
- No 2h Δ: mellan <2 ng/L och <7 ng/L skillnad mellan mätning 0h och 1h (beroende på testkit, se ovan)
- 2h Δ: mellan ≥10 ng/L och ≥20 ng/L skillnad mellan mätning 0h och 1h (beroende på testkit, se ovan)
Kom ihåg att troponin används för att diagnosticera NSTEMI (STEMI diagnosticeras i akutfasen med EKG, vänta aldrig på ett troponinsvar om du ser misstänkta ST-höjningar!)
ESC 0h/1h algoritmen
ESC 0h/1h algoritmen (och som andrahandsval 0h/2h algoritmen) har idag en ESC IB rekommendation3 och är validerad för att ha ca en timmes avstånd mellan proverna.32
0/1-timmarsalgoritmen är validerad för och bör användas vid klinisk misstanke om akut koronart syndrom hos patienter, inte hos andra patientgrupper.8
Praktiskt genomförande:
läs här- Troponin ska tas vid tidpunkt 0h (=kort efter ankomst till akutmottagningen, när misstanken om AKS väcks) och tidpunkt 1h (=en timme efter tidpunkt 0)
- Detta innebär ofta att andra troponinet tas redan innan svaret från första har kommit. Det ska vara så.
- Om tolkningen av 0h/1h-värdena hamnar i gruppen “observera” (se nedan) ska ett 3h troponin-värde (=3 timmar efter tidpunkt 0) tas.
- Om patienten presenteras < 1 timme efter symptomdebut ska ett 3h troponinvärde tas.
- Tolka troponinsvaret enligt “tolkning” nedan
- Handlägg enligt “handläggning” nedan
Tolkning:
- Rule-out (myokardinfarkt utesluten):
- 0h värdet är “very low” och symptomdebut var > 3 timmar sedan
- 0h värdet är “low” och No 1h Δ (se ovan, ingen signifikant stegring i 1h värdet)
- Rule-in: (myokardinfarkt diagnosticerat):
- 0h värdet är “high” eller signifikant 1h Δ
- Observera (går ännu inte att rule-in eller rule-out):
- alla andra mätvärden som inte nämns ovan
- ta ett nytt troponin vid tidpunkt 3h (tre timmar efter första)
Handläggning3
- Rule-out:
- Rule-out betyder att en akut myokardinfarkt är utesluten (99% negativ prediktiv).
Det är INTE SAMMA som att utesluta ett AKS eller en kranskärlssjukdom! Kom ihåg att själva definitionen av instabil angina är att troponin är negativt! Rule-out betyder alltså INTE att patienten bara kan skickas hem utan vidare tankar. Det krävs i denna situation en noggrann klinisk bedömning om det fortsatt finns en misstanke om att patienten har instabil angina (eller alternativt stabil angina), eller om en annan diagnos är mer sannolik. Grundtanken är att patienter som har mycket låga troponin-värden (“rule-out”) har så pass låg korttidsrisk så att man kan skicka hem patienten och fortsätta handläggning enligt CCS (stabil angina)-riktlinjerna. Vid stark misstanke om instabil angina eller lättutlösta besvär kan ändå inläggning vara lämpligt (behöver då inte ligga på HIA).
Om patienten skickas hem och misstanken om instabil (eller stabil) angina kvarstår ska medicinering (se läkemedelsbehandling CCS) och utredning (CT-angio, stress-test, koronarangio, se utredning CCS) övervägas och vid behov initieras innan hemgång! Det är ett behandlingsfel att skicka hem patienten med klinisk diagnos instabil angina utan medicinering och uppföljning. Non-invasiv imaging/stresstest vid kvarstående misstanke om instabil angina har enligt ESC klass IB indikation.2
- Rule-out betyder att en akut myokardinfarkt är utesluten (99% negativ prediktiv).
- Rule-in:
- Patienten har en NSTEMI och ska läggas in på HIA. Koronarangiografi och UCG ska i normalfall planeras. Se sidan fortsatt vård NSTE-ACS
- Observera:9
- Detta är gruppen med största diagnostiska osäkerhet.
- Ett nytt troponin ska tas vid tidpunkt 3h och ESC rekommenderar att ett UCG genomförs som del i utredningen.
- Vid hög klinisk sannolikhet att det handlar om ett AKS ska inneliggande koronarangiografi övervägas.
- Vid lägre klinisk sannolikhet bör utredning med non-invasiv imaging (CT-angio) eller ett stresstest övervägas, antigen inneliggande eller snart efter hemgång. Om patienten skickas hem för elektiv utredning ska medicinering (se läkemedelsbehandling CCS) övervägas.
ESC flowchart 0h/1h rule-in, rule-out algoritm:
läs här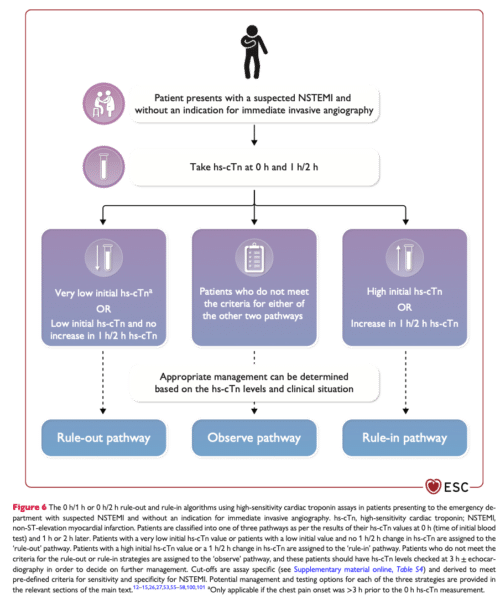
UCG
UCG ska göras inneliggande på alla ACS-patienter: (ESC IC)10
- Ett UCG utförs vid arbetshypotesen NSTE-ASC av flera skäl:
- Riskvärdering och utredning vid säkerställd NSTE-ACS-diagnos
- LVEF är en viktig parameter för riskbedömning och läkemedelsbehandling (LVEF <40 %: klass I-indikation för ACE-hämmare och betablockerare, se här. LVEF < 40% behöver följas upp för att identifiera patienter med ICD-indkation,11 se här.)
- Utesluta infarkkomplikationer (akut mitralisinsufficiens, VSD, kammartromb)
- Del av den kliniska bedömningen om NSTE-ACS-diagnosen är osäker
- Utredning av differentialdiagnoser (aortadissektion, aortastenos, perikardit/perikardvätska, HOCM, lungemboli, mitralklaffs-prolaps)
- Riskvärdering och utredning vid säkerställd NSTE-ACS-diagnos
- Timing:
- Alla patienter som läggs in ska undersökas med UCG. Är patienten stabil och diagnosen NSTE-ACS är sannolik kan UCG utföras planerat nästa dag. Ett UCG ska alltid utföras innan en koronarangiografi (undantag akut angio). Om remiss krävs på ditt sjukhus skriv remissen redan vid inläggning.
- Är patienten akut sviktande eller hemodynamiskt instabil (se kardiogen chock) är ett akut UCG obligatoriskt! (ESC IB rekommendation) 3
Koronarangiografi/revaskularisering NSTE-ACS
- Läggs patienten in med diagnos NSTEMI (“rule-in”) ska koronarangio vanligtvis utföras innoliggande ( ESC ger 2023 endast en (ESC IIaA rekommendation) för angio inom 1 dygn).3
- Är patienten besvärsfri och stabil är koronarangiografi inget du behöver handlägga direkt från akuten (men eventuellt skriva remiss, beroende på din lokala struktur).
- Fundera dock alltid på om det föreligger en akut angioindikation:
- Kom ihåg att inte bara ST-höjningar kan ge indikation för akut PCI:
Vid stark klinisk misstanke (se kriterier nedan) om en akut kranskärlsokklusion kan patienter med pågående tydliga symptom ha en indikation för akut koronarangio även utan ST-höjningar! Tänk på upp till en fjärdedel av alla NSTEMI patienter har en akut kärlokklusion.6 12 13 14 15 16 17
Ta alltid posteriora eller högerventrikulära avledningar vid klinisk misstanke om akut kranskärlsokklusion (ESC Klass I indikation). - Vid pågående smärtor men inkonklusiv EKG-bild: Gör UCG (hypo/akinisier?)18
- Kom ihåg att inte bara ST-höjningar kan ge indikation för akut PCI:
Indikation koronarangiografi
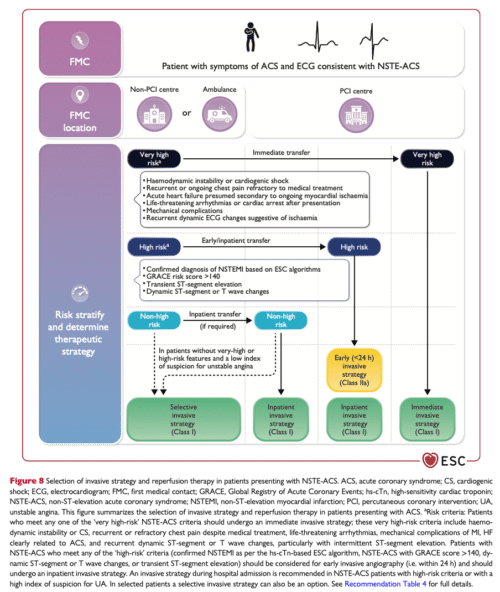
Akut koronarangiografi (inom 2h)
Patienter som uppfyller minst en av very high risk kriterier ska angiograferas inom 2 timmar, dvs lika akut som en STEMI (ESC IB).19 Detta kallas för “Immediate invasive strategy.”3
Very high risk kriterier (se även flowchart ovan): 20
- Hemodynamisk instabilitet eller Kardiogen chock
- Ihållande/återkommande bröstsmärtor trots läkemedelsbehandling (här menas nitro och ibland betablockerare, inte morfin! Se här)
- Livshotande arytmier på sjukhuset
- Mekaniska infarkt-komplikationer (hjärttamponad, VSD, akut mitralisinsufficiens)
- Akut hjärtsvikt som antas vara orsakad av NSTE-ACS
- Återkommande dynamiska förändringar i ST-segmentet eller T-vågor, särskilt intermittent ST-segmentelevation
Inneliggande koronarangiografi
Patienter som uppfyller minst en av “high risk” kriterier ska angiograferas inneliggande (ESC IA)21,22 Detta kallas för “early invasive strategy.”3 Att genomföra koronarangiografi inom 24 timmar bör övervägas. (ESC IIaA). Den tidigare rekommendationen att utföra angiografi på alla patienter med NSTEMI inom 1 dygn har således 2023 nedgraderats.23
High risk kriterier (se även flowchart ovan):
- NSTEMI-diagnos ställd (se Troponin rule-in/rule out algoritm)
- GRACE-score >140
- Övergående ST-höjning
- Dynamiska ST/T-förändringar i flera angränsande avledningar (symptomatiska eller asymptomatiska) (se EKG vid STEMI/NSTE-ACS)
Selektiv invasiv strategi
Patienter utan återkommande symptom och utan high risk/very hight risk kriterier har en låg risk för akuta ischemiska händelser. Dessa patienter ska därför handläggas enligt riktlinjer för kronisk koronart syndrom (CCS, stabil angina) (ESC IA)21,22 Se sida Revaskularisering CCS.
I praktiken betyder det att dessa patienter har en angio-indikation endast vid kvarstående angina trots läkemedelsbehandling (se läkemedelsbehandling CCS) eller efter positivt non-invasivt test (se utredning CCS).
Patienter kan alltså antigen skickas hem med planerat stresstest eller CCTA (koronart CT), eller blir inlagda på sjukhuset för stress-testet/CCTA.
Kom ihåg att dessa patienter har, oberoende av koronarangiografi-indikationen, en indikation för läkemedelsbehandling, inklusive DAPT (se Långtidsbehandling efter NSTE-ACS/Läkemedel) (om inte CCTA helt uteslutar koronarsjukdom).
Konservativ behandling
“Konservativ behandling” sammanfattar 3 olika patientgrupper:24
- Patienter som bedöms vara olämpliga kandidater för koronarangiografi
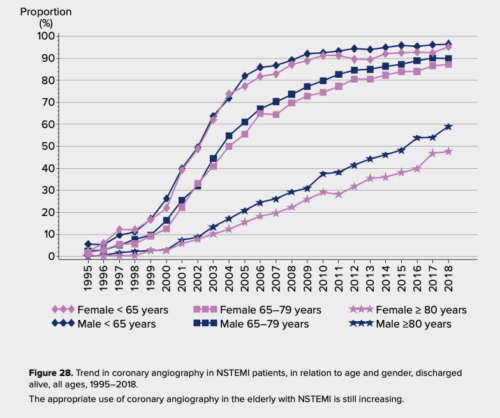
- För 20 år sedan behandlades >90 % av alla NSTEMI-patienter konservativt, idag är det tvärtom: >90 % av alla NSTEMI-patienter <80 år koronarangiograferas (för patienter >80 år är det ca 50%), se bild nedan. Detta har ett samband med den betydande minskningen av infarktmortalitet som skett genom åren. Beslutet att inte angiografera patienter med NSTEMI (obs: NSTEMI inte samma som NSTE-ACS) bör idag fattas individuellt efter riskavvägning för den enskilda patienten. En anledning att avstå koronarangiografi kan vara kort förväntad överlevnad på grund av multisjuklighet eller frailty. Hög ålder i sig borde idag inte vara en anledning att avstå invasiv utredning och behandling.24 2
- Patienter som angiograferas men som, efter koronarangiografi, bedöms vara anatomiskt olämpliga för revaskularisering
- Dessa patienter har en mycket hög risk för framtida ischemiska events.24
- Patienter utan signifikanta kranskärlsstenoser (utredd med noninvasivt test eller invasiv koronarangiografi)
- se sidan om MINOCA
PCI vid flerkärlssjukdom (multivesseldisease)
Komplett revaskularisering: Första åtgärd vid PCI för NSTE-ACS är att åtgärda stenosen eller ocklusionen som har orsakat AKS (culprit leason, IRA). Även om det finns omfattande data för STEMI-patienter med multikärlssjukdom (MVD), finns det färre data för patienter med NSTE-ACS och MVD. Inga specifika studier har jämfört komplett revaskularisering med PCI enbart på det infarkterade kärlet (IRA) hos dessa patienter. Observationsstudier och metaanalyser indikerar att komplett revaskularisering kan minska dödsfall och MACE jämfört med IRA-PCI, men resultaten är hypotesgenererande. ESC rekommenderar att komplett revaskularisering bör övervägas (ESC IIaC ) och att funktionell utredning av resterande stenoser kan övervägas (IIbB). 25
‘PCI vs CABG vid NSTE-ACS
läs härAnvändning av arteria radialis för koronarangiografi (istället för a femoralis) är associerad med mindre blödningskomplikationer och har idag en ECS 2020 klass IA indikation.
Det finns inga RCT som jämför PCI vs CABG specifikt hos NSTE-ACS patienter. För beslutet gällande PCI eller CABG hos stabila NSTE-ACS patienter används därför idag samma kriterier som vid stabil kranskärlssjukdom, se ESC/EACTS Guidelines on Myocardial Revascularization 2018. Hos patienter med komplex kranskärlsanatomi rekommenderas användning av SYNTAX Score. Använding av STS-score rekommenderas för uppskattning av mortalitet (in-hospital, 30-dagars) och morbiditet efter CABG hos högrisk-patienter.
Kriterier som talar för CABG:
- Diabetes
- Nedsatt systolisk vänsterkammarfunktion LVEF <40 %
- Kontraindikationer för DAPT
- Återkommande instent-restenos i DES
- Komplex kranskärlssjukdom som sannolikt inte kan komplett revaskulariseras med PCI
- Indikation för annan hjärtkirurgi (tex. klaffsjukdom)
Kriterier som talar för PCI:
- Betydande komorbiditet
- Förvantad kortare överlevandstid
- Hög ålder, frailty
- Porslins-aorta (kraftigt förkalkad aorta)
- Tidigare strålbehandling mot torax
- Otillräckligt graftmaterial (t.ex åderbråck på benen)
Koronar-CT (CCTA) som ett alternativ till invasiv koronarangiografi?
läs härAkut koronarangiografi det självklara instrumentet vid misstanke om pågående akut koronarocklusion. Hos instabila patienter där andra potentiellt livshotande differentialdiagnoser vid ACS, såsom lungemboli (PE) eller aortadissektion, övervägs, är dock datortomografi (CT) ofta det föredragna diagnostiska verktyget.26
Absolut, här är en version som behåller “stenoserande” och “icke-stenoserande”:
CCTA kan vara av värde i vissa kliniska situationer, såsom för patienter i observationszonen vid användning av troponinalgortimen, där troponin och EKG-resultat fortfarande är tvetydiga. En normal CCTA (som utesluter både stenoserande och icke-stenoserande plack) har högt negativt prediktivt värde för att utesluta ACS och kopplas till utmärkta kliniska utfall. (ESC IIaC)3
Systematisk användning av CCTA hos “rule-out”-patienter efter sjukhusutskrivning kan identifiera förekomsten av stenoserande eller icke-stenoserande plack och vägleda sekundärpreventiv medicinsk behandling.27 CCTA kan även användas för att riskstratifiera utvalda lågriskpatienter med NSTEMI. Sådana patienter, som uppvisar normala kranskärl, icke-stenoserande kranskärlssjukdom eller distal stenoserande sjukdom, kan då undvika koronarangiografi.282926
Läkemedel i akutfasen vid NSTEMI (akuten, HIA)
Läkemedelsbehandling vid hemgång och därefter: Se sidan Långtidsbehandling efter NSTE-ACS/läkemedel.
Ett akut koronart syndrom är en trombotisk sjukdom och antitrombotisk behandling är därför grundläggande för alla patienter utan kontraindikationer. Detta gäller NSTEMI och instabil angina och både invasivt och icke-invasivt behandlade patienter.302
Trombocythämning:
ASA (Trombyl) laddningsdos ges när diagnosen NSTE-ACS (NSTEMI, instabil angina) ställs (vid stark misstanke), till alla patienter utan kontraindikationer.
- Laddningdos ASA 320 mg p.o. (eller 250 mg i.v. om tabletter inte kan ges)30
- Efter ett akut koronart syndrom har nästan alla patienter en livslång indikation för ASA (Acetylsalicylsyra, Trombyl) 75 mg 1×1.3132 Undantag kan finnas hos patienter som behandlas med oral antikoagulation. Trombyl-allergi är mycket sällan en anledning att avstå behandling med ASA (se här).
P2Y12-hämmare ges på PCI-lab när diagnosen bekräftas. Alternativ inkluderar (se DAPT/val av läkemedel för detaljer):
- Ticagrelor (Brilique®): Laddningsdos 180 mg p.o.
- Prasugrel (Efient®): Laddningsdos 60 mg p.o.
- Clopidogrel (Plavix®): Laddningsdos 600 mg (för patienter på oral antikoagulation NOAK/WARAN).
- Cangrelor (Kengrexal®): Intravenös P2Y12-hämmare för patienter som inte kan svälja/absorbera tabletter.
- Innan angio: Vänta med P2Y12-hämmare tills patienten är angiograferad:
- Att ge P2Y12-hämmare till AKS-patienter innan koronarangio är gjord kallas för förbehandling (läs mer om förbehandling här). ESC har i NSTE-ACS guideline 2020 ändrat rekommendationen (bekräftas 2023),30 förbehandling är nu kontraindicerat (ESC IIIA rekommendation)30 hos NSTE-ACS patienter som planeras för koronarangio inom 24 h (“early invasive management”), hos patienter som förväntas angiograferas efter mer än 24 h har förbehandling en klass IIbC rekommendation “may be considered”.
Frågan är dock kontroversiell i Sverige och rutiner skiljer sig åt, ta hänsyn till din lokala rutin.
- Att ge P2Y12-hämmare till AKS-patienter innan koronarangio är gjord kallas för förbehandling (läs mer om förbehandling här). ESC har i NSTE-ACS guideline 2020 ändrat rekommendationen (bekräftas 2023),30 förbehandling är nu kontraindicerat (ESC IIIA rekommendation)30 hos NSTE-ACS patienter som planeras för koronarangio inom 24 h (“early invasive management”), hos patienter som förväntas angiograferas efter mer än 24 h har förbehandling en klass IIbC rekommendation “may be considered”.
- Efter angio: glöm aldrig sätta in DAPT (ASA+P2Y12-hämmare) om patienten har genomgått PCI. Dubbelkolla på morgonronden efter PCI.
- Läs genomgången om DAPT på sidan Långtidsbehandling efter NSTE-ACS/läkemedel.
- Läs om DAPT vid oral antikoagulation (“trippelterapi”) här.
- Läs om indikation för PPI (protonpumpshämmare som magskydd) på DAPT-sidan här.
Antikoagulation
Parenteral antikoagulation ges till alla AKS-patienter vid diagnosställning. Hos patienter som genomgår PCI bör antikoagulation generellt avslutas omedelbart efter PCI, förutom i specifika kliniska situationer som bekräftad närvaro av vänsterkammaraneurysm med trombbildning eller förmaksflimmer som kräver antikoagulation.(ESC IA rekommendation).3
- Undantag för patienter som står på OAK
- Tanken är att parenteral antikoagulation ska fortsätta från diagnos till PCI är slutförd. Patienter som ska genomgå PCI direkt, såsom STEMI och instabil NSTEMI, behöver ett läkemedel som har snabb effekt men under en kortare period. Därför väljs heparin. Stabila NSTEMI-patienter som kommer att genomgå angiografi inom några dagar behöver ett läkemedel med en jämn effekt under en längre tid, och därför väljs fondaparinux som ges en gång om dagen.
Fondaparinux (Arixtra)
- Fondaparinux (Arixtra) 2,5 mg s.c. ges till patienter som läggs in med diagnosen NSTE-ACS som inte planeras för akut (inom 2h) angiografi. Första dosen ska ges direkt, vänta inte till nästa morgon. Arixtra sätts i normalfallet ut direkt efter angio/PCI (kan finnas undantag vid konservativ behandling, dvs om PCI ej är genomfört trots trombotiska stenoser eller patienter som planeras för fortsatt PCI eller CABG).
- undantag: ge ej Fondaparinux (eller annan parenteral antikoagulation) till patient som behandlas med oral antikoagulation (Heparin ges på PCI-lab vid beslut för PCI)
- kontraindicerat vid njursvikt med GFR <20 ml/min
Heparin
- Heparin 5000 E i.v. ges endast till patienter som planeras för akut angio (inom 2h, instabil patient), istället för Arixtra.
- undantag: vänta med Heparin hos patient med oral antikoagulation (ges på PCI-lab vid beslut för PCI)
Oral antikoagulation: patienter som sedan innan är behandlade med oral antikoagulation:2
- Fortsätt behandlingen med NOAK eller Waran (om indikationen fortfarande är aktuell ). Kontrollera PK vid Waranbehandling. Avstå Fondaparinux eller annan parenteral antikogulation på akuten eller HIA (Heparin ges på PCI-lab vid beslut för PCI)
ESC-Tabell: Dosering trombocythämmare/antikoagulantia
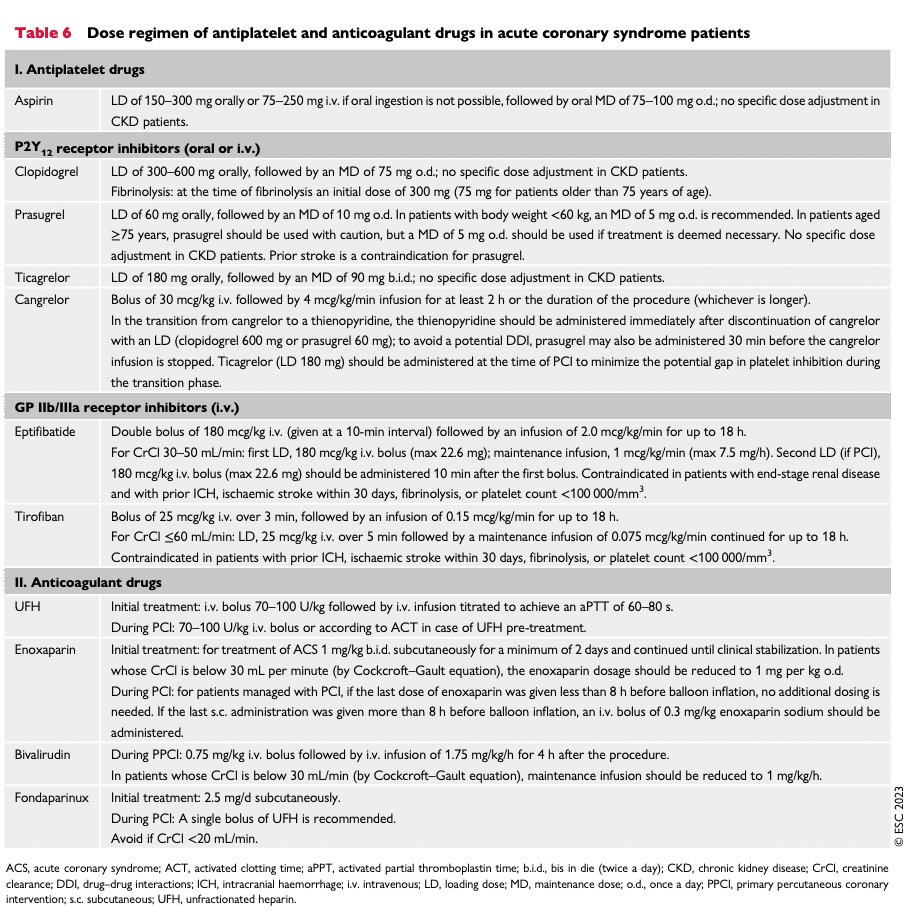
Källa: 2023 ESC Guidelines for the management of acute coronary syndromes ((Table 6 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654.))
Morfin
Morfin ges till patienter med svåra smärtor i symptomlindrande syfte, inte som rutin till alla. (ESC IIa Indikation vid smärtor33 ).
- Viktigt: hos patienter med NSTE-ACS är pågående smärtor ett högriskkriterium för akut angiografi.
Om man då ger morfin kan det maskera smärtan och leda till att patienten (som då inte verkar ha ett högrisktecken längre) inte blir angiograferad direkt.
ESC NSTE-ACS 2015: “In patients whose ischemic symptoms are not relieved by nitrates and beta-blockers, opiate administration is reasonable while waiting for immediate coronary angiography.” “Morphine (i.v. or s.c.) or alternative opiates are reserved for patients with persisting severe chest pain.”34
I praktiken innebär det att du först ska göra ett adekvat försök att behandla med nitrater innan du funderar på att ge morfin, undantaget allvarliga smärtor. - Se även sektionen om morfin (på STEMI-sidan) och avsnittet om nitrater nedan.
Syrgas
Syrgas är indicerat vid POX <90 % (och kontraindicerat vid pox >90 %)35 36
Nitro
Nitrater har (vid AKS och CCS) ingen prognostisk effekt och ges i syfte att lindra symtom.37
- Hos patienter med vilosmärtor vid misstänkt NSTE-ACS ges dock nitrater även i diagnostiskt syfte: en NSTE-ACS-patient med pågående vilosmärtor som inte svarar på läkemedelsbehandling (här menas nitro eller betablockad, INTE morfin!) har en akut indikation för koronarangiografi.
- Tänk på att grundprincipen är att en akut angioindikation föreligger när patienten har en akut kärlocklusion eller kritisk stenos som orsakar relevant ischemi i vila.
- Eftersom man såklart inte vet innan angio om patienten har dessa angiofynd, behöver man använda verktyg som EKG (ST-höjning: sannolikt kärlocklusion eller kritisk stenos) och anamnes/kliniskt status (viloangina? akut svikt? etc.) för att prognostisera risken att det kommer finnas ett sådant angiofynd.
- Om nitro används och viloangina försvinner är stenosen sannolikt inte kritisk (eftersom ischemin, eller angina som tecken på ischemi, försvinner). Om nitro inte hjälper bör patienten angiograferas. Det är enkelt att förstå att samma resonemang inte fungerar om angina försvinner efter morfin.
- Tänk även på att lindring av symtom efter administrering av nitroglycerin (glycerintrinitrat) kan öka sannolikheten för AKS, men är inte specifikt för AKS då det även rapporteras vid andra orsaker till icke-kardiell bröstsmärta, såsom gastrointestinala besvär.38
- Om symtomen dock försvinner efter administrering av nitroglycerin, rekommenderas att ett nytt 12-avlednings-EKG tas. Fullständig normalisering av ST-höjning efter administrering av nitroglycerin, tillsammans med fullständig symtomlindring, tyder på koronarspasm, med eller utan samtidig hjärtinfarkt (MI).38
- Intravenöst nitro är mer effektivt än sublingualt. 39 Läs om dosering av nitrater här. Nitrater (i.v. eller s.l.) för patienter med pågående ischemi utan kontraindikationer har tidigare varit en ESC IC indikation2, detta togs bort 2023. 3
Betablockerande
Betablockerare är effektiva antiischemiska läkemedel genom att minska myokardiell syrgaskonsumtion. Patienter med pågående ischemi (viloangina och/eller ST-sänkningar) har en ESC klass IC indikation för tidig insättning av betablockerare, om inte kontraindikationer föreligger.2 Det finns ingen randomiserad studie som kan styra denna behandlingen, men observationsdata.40
- Akutfas:
- Patienter som kommer utan betablockerare-behandling och visar tecken på pågående ischemi ska behandlas med betablockerare, med undantag för patienter som i registerdata har ökad risk för kardiogen chock:40.41
- Ge inte betablockerare tidigt till patienter med ≥ 2 riskfaktorer:
- Ålder >70 år
- Hjärtfrekvens >110/min
- Systolisk blodtryck <120 mmHg
- Kronisk betablockerare-behandling sedan tidigare ska fortgå (men inte om patienten är akut sviktande i Killip III/IV)42
- Ge inte betablockerare tidigt till patienter med ≥ 2 riskfaktorer:
- Långtidsbehandling:
- klass I indikation vid LVEF <40 %, Klass IIa indikation för alla patienter efter myokardinfarkt. Se Långtidsbehandling/betablockerare
- Patienter som kommer utan betablockerare-behandling och visar tecken på pågående ischemi ska behandlas med betablockerare, med undantag för patienter som i registerdata har ökad risk för kardiogen chock:40.41
ACE-hämmare
- ACE-hämmare: indicerat vid LVEF <40 %, diabetes eller kronisk njursvikt. Se Långtidsbehandling/ACE-hämmare
Lipidbehandling
- Förbehandling med en högdos statin (40 mg Rosuvastatin eller 40-80 mg Atorvastatin) (initierad behandling ett par dagar innan PCI eller laddningsdos ett par timmar innan PCI) hos NSTE-ACS patienter som genomgår PCI har i en metaanalys (2011)43 visat kliniskt signifikant minsknig av periprocedurella infarkter och 30-dagars MACE. ESC ger en “should be considered” indikation för förbehandling eller laddning med en högdos statin innan PCI (ESC IIaB)44
Blodprover
- Kolesterolstatus (ok om inte fastande)
- Ta elstatus minst dag 1-3 efter PCI hos patient med njursvikt (kontrast ges vid PCI) och hos diabetespatienter som behandlades med Metformin eller SGLT2-hämmare (Dapagliflozin, Empagliflozin) innan PCI
- Hb dag 1 efter PCI vid ljumskstick
- Glukos på alla patienter
- Hyperglykemi kan förekomma i AKS-akutfasen. Vid hyperglykemi och tidigare okänd diabetes ska därför diagnosen bekräftas efter hemgång.2
- Hantering av hyperglykemi:
Hantering av komplikationer
I samband med NSTEMi kan samma komplikationer förekomma som vid STEMI: akut hjärtsvikt, hypotension/kardiogen chock, förmaksflimmer, ventrikulära takykardier, bradykardier, och annat.
Se avsnitt STEMI/hantering av komplikationer.
Överflytt till ett annat sjukhus?
Patienter kan flyttas till ett annat sjukhus (hemsjukhus) samma dag som PCI om:45 46
- Inga symptom/tecken på pågående ischemi
- Inga relevanta arytmier
- Hemodynamiskt stabil utan katekolaminer.
Hemgång efter NSTE-ACS
NSTE-ACS patienter kan vanligtvis gå hem på dag 2 eller 3.47 48 49
För mer information, se konsensusdokumentet Length of stay following percutaneous coronary intervention (2018) 50
Nästa sida: Sekundärprofylax NSTE-ACS
Litteratur
2023 ESC Guidelines for the management of acute coronary syndromes3
ESC guideline NSTE-ACS 2020, supplementary data
Length of stay following percutaneous coronary intervention (2018) 50
Last Updated on October 30, 2024 by Christian Dworeck
- ICD-söktjänst: - August 23, 2025
- Ny sida: Var blir jag citerad? - August 13, 2025
- Ny sida: PCI vid förkalkade kranskärl – teknik, tips och evidens - May 6, 2025
- Puymirat E, Simon T, Cayla G, et al. Acute Myocardial Infarction: Changes in Patient Characteristics, Management, and 6-Month Outcomes Over a Period of 20 Years in the FAST-MI Program (French Registry of Acute ST-Elevation or Non-ST-Elevation Myocardial Infarction) 1995 to 2015. Circulation. 2017;136(20):1908-1919. doi:10.1161/CIRCULATIONAHA.117.030798 [↩]
- Collet JP, Thiele H, Barbato E, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation [published online ahead of print, 2020 Aug 29]. Eur Heart J. 2020;ehaa575. doi:10.1093/eurheartj/ehaa575 [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩]
- Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩]
- Se recommendation table 10 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- section 8.1.1 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Se 3.2.2. i supplement till: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩]
- Avsnitt 3.3.2 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Se 3.3.2 i supplement till: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Nestelberger T, Wildi K, Boeddinghaus J, et al. Characterization of the observe zone of the ESC 2015 high-sensitivity cardiac troponin 0h/1h-algorithm for the early diagnosis of acute myocardial infarction. Int J Cardiol. 2016;207:238-245. doi:10.1016/j.ijcard.2016.01.112 [↩]
- section 8.2.2.2, recommendation table 10 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- section 8.2.2.2 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- DeWood MA, Stifter WF, Simpson CS, Spores J, Eugster GS, Judge TP, Hinnen ML. Coronary arteriographic findings soon after non-Q-wave myocardial infarction. N Engl J Med. 1986 Aug 14;315(7):417-23. doi: 10.1056/NEJM198608143150703. PMID: 3736619. [↩]
- Kastrati A, Neumann FJ, Schulz S, Massberg S, Byrne RA, Ferenc M, Laugwitz KL, Pache J, Ott I, Hausleiter J, Seyfarth M, Gick M, Antoniucci D, Schömig A, Berger PB, Mehilli J; ISAR-REACT 4 Trial Investigators. Abciximab and heparin versus bivalirudin for non-ST-elevation myocardial infarction. N Engl J Med. 2011 Nov 24;365(21):1980-9. doi: 10.1056/NEJMoa1109596. Epub 2011 Nov 13. PMID: 22077909. [↩]
- Wang, T.Y., et al., Incidence, distribution, and prognostic impact of occluded culprit arteries among patients with non-ST-elevation acute coronary syndromes undergoing diagnostic angiography. Am Heart J, 2009. 157(4): p. 716-23. [↩]
- Almendro-Delia, M., et al., Prevalence and clinical significance of totally occluded infarct-related arteries in patients with non-ST-segment elevation acute coronary syndromes. Int J Cardiol, 2021. 324: p. 1-7. [↩]
- Stone GW, White HD, Ohman EM, Bertrand ME, Lincoff AM, McLaurin BT, Cox DA, Pocock SJ, Ware JH, Feit F, Colombo A, Manoukian SV, Lansky AJ, Mehran R, Moses JW; Acute Catheterization and Urgent Intervention Triage strategy (ACUITY) trial investigators. Bivalirudin in patients with acute coronary syndromes undergoing percutaneous coronary intervention: a subgroup analysis from the Acute Catheterization and Urgent Intervention Triage strategy (ACUITY) trial. Lancet. 2007 Mar 17;369(9565):907-19. doi: 10.1016/S0140-6736(07)60450-4. PMID: 17368152. [↩]
- Krishnaswamy A, Lincoff AM, Menon V. Magnitude and consequences of missing the acute infarct-related circumflex artery. Am Heart J. 2009 Nov;158(5):706-12. doi: 10.1016/j.ahj.2009.08.024. Epub 2009 Sep 24. PMID: 19853686. [↩]
- Grenne B, Eek C, Sjøli B, Dahlslett T, Uchto M, Hol PK, Skulstad H, Smiseth OA, Edvardsen T, Brunvand H. Acute coronary occlusion in non-ST-elevation acute coronary syndrome: outcome and early identification by strain echocardiography. Heart. 2010 Oct;96(19):1550-6. doi: 10.1136/hrt.2009.188391. Epub 2010 Jul 18. PMID: 20643662. [↩]
- Avsnitt 5.2.2 , recommendation table 4 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- recomendation table 4 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Recommendation table 4 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩]
- fig 8 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩]
- avsnitt 5.2.3 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Se avsnitt 5.2 i Supplement till: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩] [↩]
- table 5, fig 14 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Avsnitt 3.4.2 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩]
- Lee KK, Bularga A, O’Brien R, Ferry AV, Doudesis D, Fujisawa T, Kelly S, Stewart S, Wereski R, Cranley D, van Beek EJR, Lowe DJ, Newby DE, Williams MC, Gray AJ, Mills NL. Troponin-Guided Coronary Computed Tomographic Angiography After Exclusion of Myocardial Infarction. J Am Coll Cardiol. 2021 Oct 5;78(14):1407-1417. doi: 10.1016/j.jacc.2021.07.055. PMID: 34593122; PMCID: PMC8482793. [↩]
- Linde JJ, Kelbæk H, Hansen TF, Sigvardsen PE, Torp-Pedersen C, Bech J, Heitmann M, Nielsen OW, Høfsten D, Kühl JT, Raymond IE, Kristiansen OP, Svendsen IH, Vall-Lamora MHD, Kragelund C, de Knegt M, Hove JD, Jørgensen T, Fornitz GG, Steffensen R, Jurlander B, Abdulla J, Lyngbæk S, Elming H, Therkelsen SK, Jørgensen E, Kløvgaard L, Bang LE, Hansen PR, Helqvist S, Galatius S, Pedersen F, Abildgaard U, Clemmensen P, Saunamäki K, Holmvang L, Engstrøm T, Gislason G, Køber LV, Kofoed KF. Coronary CT Angiography in Patients With Non-ST-Segment Elevation Acute Coronary Syndrome. J Am Coll Cardiol. 2020 Feb 11;75(5):453-463. doi: 10.1016/j.jacc.2019.12.012. PMID: 32029126. [↩]
- Kofoed KF, Engstrøm T, Sigvardsen PE, Linde JJ, Torp-Pedersen C, de Knegt M, Hansen PR, Fritz-Hansen T, Bech J, Heitmann M, Nielsen OW, Høfsten D, Kühl JT, Raymond IE, Kristiansen OP, Svendsen IH, Domínguez Vall-Lamora MH, Kragelund C, Hove JD, Jørgensen T, Fornitz GG, Steffensen R, Jurlander B, Abdulla J, Lyngbæk S, Elming H, Therkelsen SK, Jørgensen E, Kløvgaard L, Bang LE, Helqvist S, Galatius S, Pedersen F, Abildgaard U, Clemmensen P, Saunamäki K, Holmvang L, Gislason G, Kelbæk H, Køber LV. Prognostic Value of Coronary CT Angiography in Patients With Non-ST-Segment Elevation Acute Coronary Syndromes. J Am Coll Cardiol. 2021 Mar 2;77(8):1044-1052. doi: 10.1016/j.jacc.2020.12.037. PMID: 33632478. [↩]
- Avsnitt 6 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩] [↩] [↩]
- CURRENT-OASIS 7 Investigators, Mehta SR, Bassand JP, et al. Dose comparisons of clopidogrel and aspirin in acute coronary syndromes [published correction appears in N Engl J Med. 2010 Oct 14;363(16):1585]. N Engl J Med. 2010;363(10):930–942. doi:10.1056/NEJMoa0909475 [↩]
- Antithrombotic Trialists’ (ATT) Collaboration, Baigent C, Blackwell L, et al. Aspirin in the primary and secondary prevention of vascular disease: collaborative meta-analysis of individual participant data from randomised trials. Lancet. 2009;373(9678):1849–1860. doi:10.1016/S0140-6736(09)60503-1 [↩]
- recommendation table 3 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Roffi M, Patrono C, Collet JP, Mueller C, Valgimigli M, Andreotti F, Bax JJ, Borger MA, Brotons C, Chew DP, Gencer B, Hasenfuss G, Kjeldsen K, Lancellotti P, Landmesser U, Mehilli J, Mukherjee D, Storey RF, Windecker S; ESC Scientific Document Group. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the European Society of Cardiology (ESC). Eur Heart J. 2016 Jan 14;37(3):267-315. doi: 10.1093/eurheartj/ehv320. Epub 2015 Aug 29. PMID: 26320110. [↩]
- Avsnitt 4.2 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Hofmann R, James SK, Svensson L, et al. DETermination of the role of OXygen in suspected Acute Myocardial Infarction trial. Am Heart J. 2014;167(3):322–328. doi:10.1016/j.ahj.2013.09.022 [↩]
- ESC Guideline NSTE-ACS 2020, supplementary data [↩]
- Supplement to: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩]
- ESC Guideline NSTE-ACS 2020, supplementary data [↩]
- Kontos MC, Diercks DB, Ho PM, Wang TY, Chen AY, Roe MT. Treatment and outcomes in patients with myocardial infarction treated with acute β-blocker therapy: results from the American College of Cardiology’s NCDR(®). Am Heart J. 2011 May;161(5):864-70. doi: 10.1016/j.ahj.2011.01.006. Epub 2011 Apr 12. PMID: 21570515. [↩] [↩]
- ESC Guideline NSTE-ACS 2002, supplementary data [↩]
- ESC Guideline NSTE-ACS 2002, supplementary data [↩]
- Patti G, Cannon CP, Murphy SA, Mega S, Pasceri V, Briguori C, Colombo A, Yun KH, Jeong MH, Kim JS, Choi D, Bozbas H, Kinoshita M, Fukuda K, Jia XW, Hara H, Cay S, Di Sciascio G. Clinical benefit of statin pretreatment in patients undergoing percutaneous coronary intervention: a collaborative patient-level meta-analysis of 13 randomized studies. Circulation. 2011 Apr 19;123(15):1622-32. doi: 10.1161/CIRCULATIONAHA.110.002451. Epub 2011 Apr 4. PMID: 21464051. [↩]
- Avsnitt 9.5.2 in: Mach F, Baigent C, Catapano AL, Koskinas KC, Casula M, Badimon L, Chapman MJ, De Backer GG, Delgado V, Ference BA, Graham IM, Halliday A, Landmesser U, Mihaylova B, Pedersen TR, Riccardi G, Richter DJ, Sabatine MS, Taskinen MR, Tokgozoglu L, Wiklund O; ESC Scientific Document Group. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020 Jan 1;41(1):111-188. doi: 10.1093/eurheartj/ehz455. PMID: 31504418. [↩]
- Estévez-Loureiro R, Calviño-Santos R, Vázquez JM, et al. Safety and feasibility of returning patients early to their originating centers after transfer for primary percutaneous coronary intervention. Rev Esp Cardiol. 2009;62(12):1356–1364. doi:10.1016/s1885-5857(09)73529-7 [↩]
- Se avsnitt 8.1.2 och recommendation table 10 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Grines CL, Marsalese DL, Brodie B, et al. Safety and cost-effectiveness of early discharge after primary angioplasty in low risk patients with acute myocardial infarction. PAMI-II Investigators. Primary Angioplasty in Myocardial Infarction. J Am Coll Cardiol. 1998;31(5):967–972. doi:10.1016/s0735-1097(98)00031-x [↩]
- Yndigegn T, Gilje P, Dankiewicz J, Mokhtari A, Isma N, Holmqvist J, Schiopu A, Ravn-Fischer A, Hofmann R, Szummer K, Jernberg T, James S, Gale CP, Fröbert O, Mohammad MA. Safety of early hospital discharge following admission with ST-elevation myocardial infarction treated with percutaneous coronary intervention: a nationwide cohort study. EuroIntervention. 2022 Jan 28;17(13):1091-1099. doi: 10.4244/EIJ-D-21-00501. PMID: 34338642. [↩]
- Se även ESC IIa rekommendation hemgång utvalda högriskpatienter efter 48-72h in table 10 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Seto AH, Shroff A, Abu-Fadel M, Blankenship JC, Boudoulas KD, Cigarroa JE, Dehmer GJ, Feldman DN, Kolansky DM, Lata K, Swaminathan RV, Rao SV. Length of stay following percutaneous coronary intervention: An expert consensus document update from the society for cardiovascular angiography and interventions. Catheter Cardiovasc Interv. 2018 Oct 1;92(4):717-731. doi: 10.1002/ccd.27637. Epub 2018 Apr 24. PMID: 29691963. [↩] [↩]
- Collet JP, Thiele H, Barbato E, Barthélémy O, Bauersachs J, Bhatt DL, Dendale P, Dorobantu M, Edvardsen T, Folliguet T, Gale CP, Gilard M, Jobs A, Jüni P, Lambrinou E, Lewis BS, Mehilli J, Meliga E, Merkely B, Mueller C, Roffi M, Rutten FH, Sibbing D, Siontis GCM; ESC Scientific Document Group. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Eur Heart J. 2021 Apr 7;42(14):1289-1367. doi: 10.1093/eurheartj/ehaa575. Erratum in: Eur Heart J. 2021 May 14;42(19):1908. Erratum in: Eur Heart J. 2021 May 14;42(19):1925. Erratum in: Eur Heart J. 2021 May 13;: PMID: 32860058. [↩]