På kardiologi.se finns det fem sidor om kronisk koronart syndrom:
Sidoinnehåll
Misstänkt kranskärlssjukdom och “stabila” anginösa symptom och/eller dyspné: utredning
ESC föreslår i sin 2019 guideline att man följer 6 steg för att utreda patienter med angina eller dyspné där man misstänker ett kroniskt koronart syndrom (där man alltså misstänker en bakomliggande kranskärlssjukdom):
- Anamnes, undersökning
- Komorbiditet
- Basala tester
- Bedöm sannolikhet för kranskärlssjukdom
- Val av lämplig undersökningsmetod
- Bedömning av eventrisken
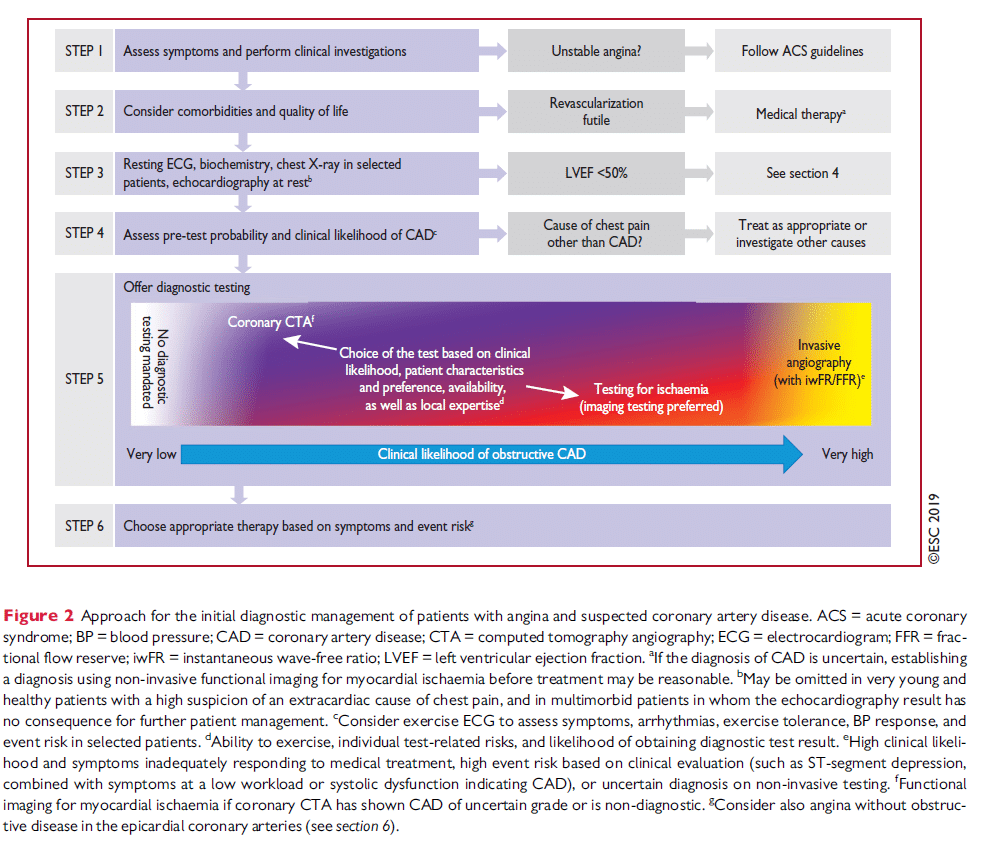
källa: ESC guideline CCS 2019
1. Anamnes, undersökning
- Ta en noggrann angina-anamnes (se här). Bestäm dig för om besvären sannolikt är angina eller inte. Klassificera det som typisk/atypisk angina. Klassificera det sedan som stabil/instabil. Om du klassar det som instabil angina ska riktlinjer för NSTE-ACS användas istället.
- Fråga efter kardiovaskulära riskfaktorer (hereditet, hyperlipidemi, diabetes, hypertoni, rökning) och andra kardiovaskulära sjukdomar.
- Gör ett somatiskt status inklusive blodtryck och BMI.
2. Komorbiditet
- Fråga efter andra sjukdomar, läkemedelsbehandling, bedöm patientens allmäntillstånd. Detta är viktig för att kunna bedöma patientens lämplighet för vidare utredning och eventuell revaskularisering, för att vara medveten om eventuella kontraindikationer mot läkemelsbehandling (njursvikt, leversvikt, lungsjukdomar, blödningsrisk) och för att kunna överväga alternativ orsak till patientens symptom (särskilt vid atypisk angina).
3. Basala tester
- Blodprover: blodstatus, lipider, kreatinin (beräkna GFR), fasteglukos, HbA1c. TSH vid misstanke om påverkan. Troponin endast vid klinisk misstanke om instabilitet
- Vilo-EKG
- UCG
- uteslut tecken till/komplikationer av kranskärlssjukdom (väggrörelsestörningar, ischemisk kardiomyopati). Ett normalt UCG utesluter såklart inte angina.
- hitta andra orsaker till patientens symptom (klaffsjukdomar, andra kardiomyopatier).
- LVEF för riskbedöming (vid LVEF <50 % (särskilt <40 %): Läs på avsnitt Ny hjärtsvikt/sänkt LVEF och misstänkt CCS)
- Lungröngen har en roll vid utrdening av misstänkt hjärtsvikt eller lungsjukdomar, men inte för bedömning av angina.
4. Bedöm sannolikhet för kranskärlssjukdom
källa1
Hur mycket sanning det ligger i ett utlåtande (testvaliditeten) från en noninvasiv diagnostisk metod för kranskärlssjukdom som du kanske är på väg att beställa beror på prevalensen av kranskärlssjukdom i den populationen som patienten tillhör, alltså på sannolikheten att patienten har en kranskärlssjukdom. Detta kallas för pre-test-probability (PTP) (förtest-sannolikhet). Noninvasiva tester är mest lämplig om förtest-sannolikheten är intermediär (om nästan alla i populationen är kranskärlssjuka är det sannolikt att ett negativt test är falskt, om nästan ingen är sjuk är ett positiv test ofta falskt positivt).
Innan man tar beslut om att remittera för ett diagnostiskt test för att utreda misstanken om en kranskärlssjukdom ska man därför alltid bedöma pre-test-propability.
ESC rekommenderar att man gör det genom att:
- gruppera patienten efter ålder, kön och symptom (typisk/atypisk angina eller dyspné) i tabellen nedan
- utöver det väga in modifierande riskfaktorer (hereditet, hyperlipidemi, hypertoni, diabetes, rökning), EKG (Q-vågor, ST/T-förändringar) UCG (vänsterkammar-dysfunktion), Calcium-score på DT på patienter med 5-15 % PTP i tabellen
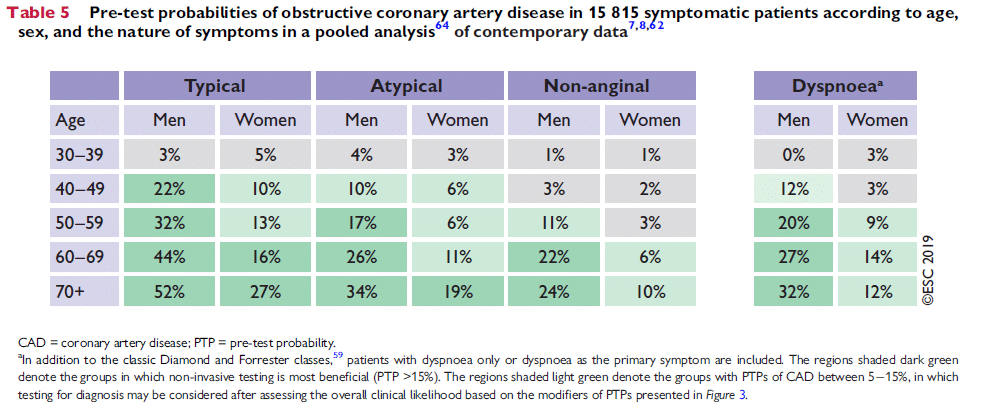
ESC har i den nya guidelinen från 2019, efter att ny data har kommit, betydligt minskat den uppskattade risken för kranskärlssjukdom. Risken som visas i den aktuella tabellen ovan (ESC 2019) är betydligt lägre än risken som visades i den förra versionen av ESC guideline 2013.2: En 60-årig man men typisk angina antas idag med 44 % sannolikhet ha en relevant kranskärlssjukdom, motsvarande siffra 2013 var 84 %.
Användning av tabellen: Pre-test-probability (PTP)
- PTP <5 %: Sannolikheten är såpass låg att vidare utredning endast är lämplig vid kliniskt väldigt övertygande fall
- PTP 5-15 %: Det är säkert att inte gå vidare med utredning (risk för död/hjärtinfarkt <1 % per år) i denna patientgruppen. Vidare utredning är endast lämplig vid begränsande symptom, eller om modifierande riskfaktorer (se punkt 2. ovan) tyder på att risken är högre
- PTP > 15 %: lämplig för non-invasiv diagnostik
- Hög sannolikhet och/eller begränsande symptom trots optimal medicinering: Lämpligt att gå direkt till invasiv koronarangio (ESC specificerar inte “hög sannolikhet”)
Tänk på att vidare utredning inte är meningsfull hos patienter som (komorbiditet, kontraindikationer, patientens beslut) inte är kandidater för revaskularisering genom PCI eller CABG.
Förtest-sannolikhet: Jämför med ESC 2013 (klick på dropdown)Förtest-sannolikheten skattades i ESC guideline 2013 betydligt högre än i ESC guideline 2019. Läs kommentar om det i nästa stycke (dropdown “ESC 2019: Förtest-sannolikhet och test-validitet“)
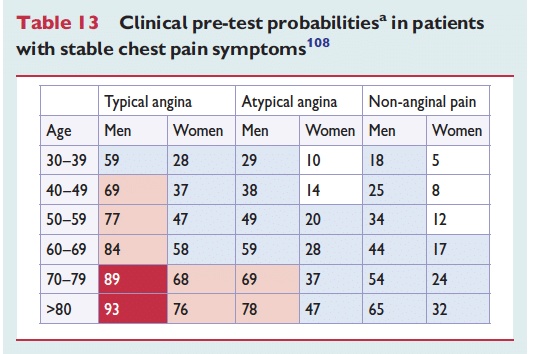
Källa: ESC 2013
5. Val av lämplig undersökningsmetod
Det finns en rad olika noninvasiva (se nedan) och en invasiv (koronarangiografi) undersökningsmetod-er för att diagnosticera kranskärlssjukdom. Det här avsnittet handlar om vilket test du ska välja: Valet beror på patientens förtest-sannolikhet, individuella faktorer (jodkontrast-allergi, kontraindikation mot adenosin, LBBB, osv) men sedan i stor utsträckning på lokala rutiner (vilka metoder som finns tillgängliga på ditt sjukhus).
1. Noninvasiva metoder
Det finns 2 sätt att noninvasivt diagnosticera en kranskärlssjukdom: 1
- funktionell utredning: undersöker om det finns ischemi (orsakad av en obstruktiv kranskärlssjukdom), genom att titta på:
- EKG
- arbets-EKG
- EKG och väggrörelse
- Stress-eko, stress-MR
- Perfusion
- Myokardskintigrafi/single-photon emission CT (SPECT), positron emission tomography (PET), kontrast-MR
- EKG
- morfologisk utredning: visualiserar kranskärlet genom konstrastfyllnad:
- Koronar-CT (DT hjärta)
Funktionell utredning kan principiellt endast hitta stenoser som orsakar ischemi, det vill säga signifikanta stenoser (eftersom metoden undersöker ischemi, inte kranskärlsstenosen). Koronar CT visualiserar däremot (på samma sätt som invasiv koronarangiografi) alla stenoser, alltså även icke-signifikanta stenoser (stenoser som inte ger ischemi) men kan ofta inte bedöma om dessa stenoser orsakar ischemi (undantag kritiska stenoser >90%, på samma sätt som koronarangiografi). Koronar-CT är därför särskilt bra för använding hos patienter med låg misstanke, där man i första hand vill utesluta en kranskärlssjukdom. Funktionella tester kan aldrig helt utesluta en kranskärlssjukdom (eftersom att det kan finnas icke signifikanta stenoser) men kan bekräfta eller utesluta ischemi hos patienter med högre misstanke.
Arbets-EKG har låg testvaliditet och ett begränsat värde för att bekräfta eller utesluta en kranskärlssjukdom och ska enligt ESC (ESC klass IIbB indikation) endast anvädas för denna indikationen (bekräfta/utesluta kranskärlssjukdom) om non-invasiv imaging inte är tillgänglig,3 ischemi kan dessutom inte bedömas hos patienter med LBBB, pacemaker-EKG, och arbets-EKG skall inte (ESC klass III) användas för denna indikationen hos patienter med ST-sänkningar >0,1 mV på vilo-EKG eller hos patienter behandlade med digoxin. Ett arbets-EKG är dock ett välbeprövat verktyg för att utreda arbetskapacitet, symptom, arytmier, blodtrycksreaktion vid belastning, samt prognosbedömning för vissa patienter.
ESC 2019: Val av testmetod:
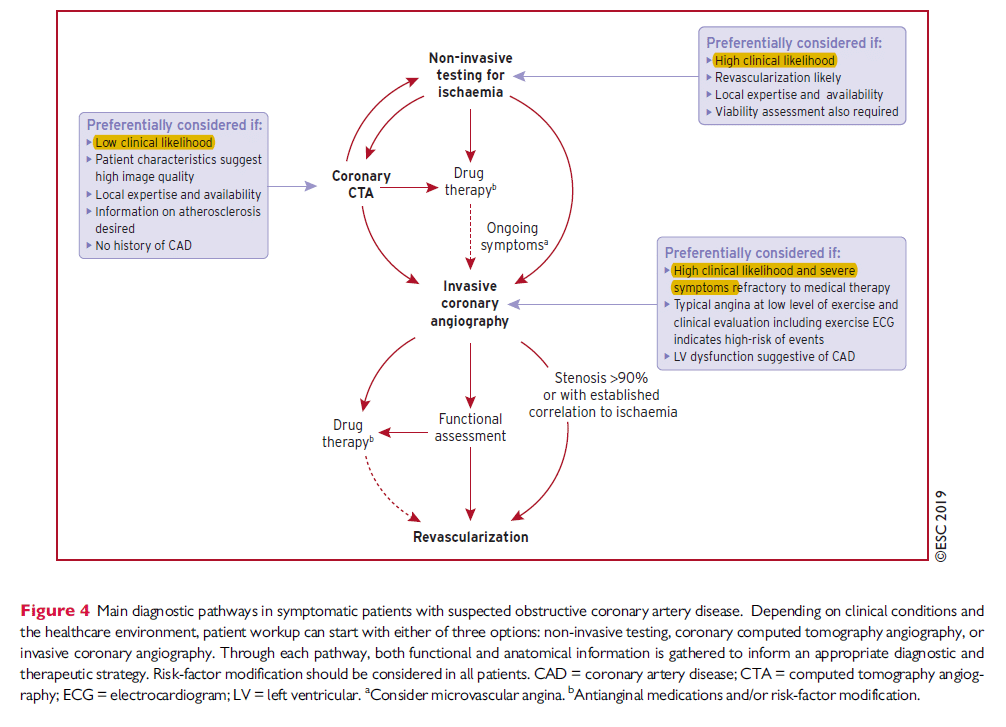
Bilden nedan (fig 5) visar vilken förtest-sannolikhet som behövs för att en undersökningsmetod antingen kan diagnosticera (post-test sannolikhet >85%) eller utesluta (post-test sannolikhet <15%) en kranskärlssjukdom (angiografiska stenoser >50 % = “ICA signifikant”, eller FFR <0,80 = “FFR-signifikant”).
Du ska alltså alltid börja med att skatta patientens förtest-sannolikhet (se kommentar längre ned!). Sedan tar du denna siffran och tittar i tabellen nedan för att uppskatta hur pålitligt testet kommer vara:
Ett arbete-EKG skulle kräva en 80 %-ig förtest-sannolikhet för att ett positivt arbets-EKG skulle betyda att patienten med 85 % sannolikhet har en signifikant kranskärlssjukdom på koronarangiografin (med andra ord: a-ekg förändrar inte bedömningen om förtest-sannolikheten är 80% (förtest och post-test sannolikhet är nästan identiska) och är värdelöst vid mindre förtest-sannolikhet). Samma gäller omvänt, en förtest-sannolikhet på <17 % innebär en post-test sannolikhet <15 %. Däremot kan en koronar-CT hos nästan alla patienter (upp till pre-test-probability 83 %) säkert utesluta en kranskärlssjukdom.
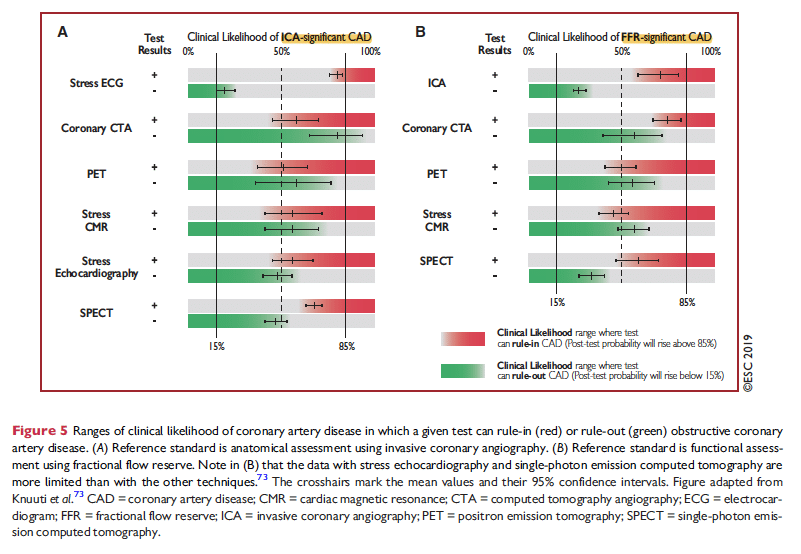
Bilden ovan är publicerad i ESC guideline 2019 men kommer ursprungligen från en studie som publicerades 2018 ((Knuuti J, Ballo H, Juarez-Orozco LE, et al. The performance of non-invasive tests to rule-in and rule-out significant coronary artery stenosis in patients with stable angina: a meta-analysis focused on post-test disease probability. Eur Heart J. 2018;39(35):3322–3330. doi:10.1093/eurheartj/ehy267)). Det är viktigt att notera (den som läser ESC guidelinen observerar kanske att informationen saknas där) att studien använde den då aktuella tabellen för pre-test-probability, den som publicerades i ESC guideline för stabil angina 2013:2. Förtest-sannolikheten skattades då betydligt högre än idag. För att tolka figure 5 ovan behöver du alltså använda den gamla risk-tabellen:

I nämnda studien4 finns det en till användbar bild som illustrerar vilka tester som är lämpliga:
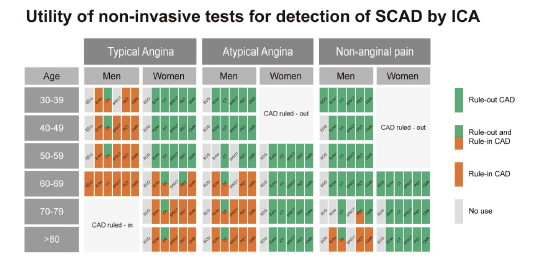
KNUUTI 2018
2. Invasiv metod: Kranskärlsröntgen
- Vid hög sannolikhet (ESC specificerar inte “hög sannolikhet”) och/eller begränsande symptom trots optimal medicinering är det lämpligt att gå direkt till invasiv koronarangiografi.
- Vid fortsatt misstanke efter inkonklusivt noninvasivt test.
- Om noninvasivt test indikerar hög eventrisk.
- Tänk på att vidare utredning inte är meningsfull hos patienter som (komorbiditet, kontraindikationer, patientens beslut) inte är kandidater för revaskularisering genom PCI eller CABG.
- För patienter som genomgår koronarangio utan att ha gjort ett noninvasivt funktionellt test behövs i regel invasiv funktionell utredning (FFR) om stenoser 50-90 % hittas.
6. Bedömning av eventrisken
Hos varje patient som utreds för misstänkt kroniskt koronart syndrom (stabil kranskärlssjukdom) ska 2 frågor ställas:
- Har patienten symptom som vi kan förbättra?
- Finns det en ökad risk för kardiella events (hjärtinfarkt, arytmi, hjärtsvikt, död) som vi kan minska?
Det är viktig att se dessa som två skilda frågor och att förklara skillnaden till patienten. Det är inte ovanligt att en patient tror att till exempel en PCI behöver göras för att förbättra prognosen (minska risken för event) medan det i många fall handlar om en symptomatisk behandling.
För riskbedömning använder ESC 3 risknivåer för kardiell mortalitet:
- <1 %: låg risk
- 1 %-<3 %: måttlig risk
- ≥3 %: hög risk
Högrisktecken på undersökningar 5
| Arbets-EKG | Duke Treadmill Score 6 lika med >3 % kardiovaskulär mortalitet/år |
| SPECT, PET | Ischemi ≥ 10 % av vänsterkammar-area |
| Stress-Eko | ≥3/16 segment med stress-inducerad hypo/akinesi |
| MR | ≥ 2/16 segment med perfusionsdefekter vid belastning, ≥ 3/16 segment med dysfunktion under dobutamin-stress |
| Koronar CT, Koronarangiografi | 3-kärlssjukdom med proximala stenoser, huvudstamstenos, proximal LAD stenos |
| Invasiva funktionella test | FFR ≤0,8, iwFR <0,89 |
Ett arbets-EKG har begränsat värde för att diagnosticera eller utesluta kranskärlssjukdom (se ovan), men förekomst av vissa fynd (st-sänkningar och symptom vid låg belastning, låg prestationsförmåga, ventrikulära arytmier eller blodtrycksfall/utebliven blodtrycksstegring) kan anses vara högrisktecken.
Bedömningen är att patienter med hög event risk har en prognostisk indikation för revaskularisering. Patienter utan högrisktecken har endast en symptomatisk indikation för revaskularisering (om optimal läkemedelsbehandling inte ger tillräcklig symptomlindring)
Behandling:
Läs vidare om behandling på dem nästa sidorna:
Litteratur
Last Updated on October 13, 2024 by Christian Dworeck
- ICD-söktjänst: - August 23, 2025
- Ny sida: Var blir jag citerad? - August 13, 2025
- Ny sida: PCI vid förkalkade kranskärl – teknik, tips och evidens - May 6, 2025
- Knuuti J, Wijns W, Saraste A, et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020;41(3):407–477. doi:10.1093/eurheartj/ehz425 [↩] [↩]
- Task Force Members, Montalescot G, Sechtem U, et al. 2013 ESC guidelines on the management of stable coronary artery disease: the Task Force on the management of stable coronary artery disease of the European Society of Cardiology [published correction appears in Eur Heart J. 2014 Sep 1;35(33):2260-1]. Eur Heart J. 2013;34(38):2949–3003. doi:10.1093/eurheartj/eht296 [↩] [↩]
- Knuuti J, Ballo H, Juarez-Orozco LE, Saraste A, Kolh P, Rutjes AWS, Jüni P, Windecker S, Bax JJ, Wijns W. The performance of non-invasive tests to rule-in and rule-out significant coronary artery stenosis in patients with stable angina: a meta-analysis focused on post-test disease probability. Eur Heart J. 2018 Sep 14;39(35):3322-3330. doi: 10.1093/eurheartj/ehy267. PMID: 29850808. [↩]
- Knuuti J, Ballo H, Juarez-Orozco LE, et al. The performance of non-invasive tests to rule-in and rule-out significant coronary artery stenosis in patients with stable angina: a meta-analysis focused on post-test disease probability. Eur Heart J. 2018;39(35):3322–3330. doi:10.1093/eurheartj/ehy267 [↩]
- Knuuti J, Wijns W, Saraste A, et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020;41(3):407–477. doi:10.1093/eurheartj/ehz425 [↩]
- Mark DB, Shaw L, Harrell FE Jr, Hlatky MA, Lee KL, Bengtson JR, McCants CB, Califf RM, Pryor DB. Prognostic value of a treadmill exercise score in outpatients with suspected coronary artery disease. N Engl J Med. 1991 Sep 19;325(12):849-53. doi: 10.1056/NEJM199109193251204. PMID: 1875969. [↩]

