På kardiologi.se finns det fyra sidor om arteriell hypertoni, den här sidan handlar om behandling av hypertensiva nödfall som även betecknas med “malign hypertoni” eller “hypertensiv kris”:
Sammanfattning
Den här sidan handlar om behandling av hypertensiva nödfall (som även betecknas med “malign hypertoni” eller “hypertensiv kris”, se nedan), du hittar en tabell över dosering av intravenösa läkemedel och en tabell med rekommendationer för val av läkemedel efter sjukdomsbilden.
Läs på första sidan (Hypertoni: Definition, utredning) om arteriell hypertoni och olika gränsvärden som definierar hypertoni, beroende på vilken mätmetod som används och hur alla hypertonipatienter ska genomgå klinisk bedömning och strukturerad riskvärdering.
Andra sidan handlar om behandling av arteriell hypertoni. Läs om gränsvärden för insättning av antihypertensiv behandling, att första behandlingsmål är blodtryck (BT) < 140/90 mmHg för alla patienter, men att 130/80 rekommenderas i majoriteten av individer <65 år. Antihypertensiv behandling kräver livsstilsrådgivning och i majoriten av alla fall läkemedelsbehandling, oftast läkemedelskombinationer. För patienter med hypertoni och samtidigt kranskärlsjukdom, njursvikt, HFrEF eller förmaksflimmer gäller särskilda rekommendationer.
På tredje sidan läser du om behandlingsresistent hypertoni och sekundär hypertoni.
Hypertensivt nödfall, malign hypertoni, hypertensiv kris
Hypertensivt nödfall (“hypertensive emergency”) definieras som blodtryck ≥ 180/110 mmHg (hypertoni grad 3) med akut hypertoni-orsakad organskada (HMOD).12 Hastigheten och amplituden i blodtryckstegring är minst lika viktig för tillståndets allvarlighetsgrad som det absoluta blodtrycksvärdet.3Tillståndet kan vara livshotande och kräver direkt, men försiktig, handläggning, vanligtvis med intravenösa läkemedel.4
På 1920-talet, när antihypertensiv behandling inte fanns och tillståndet därför var vanligare än idag och hade en prognos som jämfördes med obehandlad cancer, myntades begreppet “malign hypertoni”5, som delvis används synonymt med “hypertensive emergency“, och delvis reserveras för den subgruppen hypertensiva nödfall med avancerad, bilateral retinopati.6
Begreppet “hypertensive urgency” har använts för allvarlig hypertoni utan tecken på HMOD, det anses dock inte längre vara aktuellt, likaså inte heller begreppet hypertensiv kris (“hypertensive crisis”) som dock fortsatt används i kliniska vardagen och därför även här på sidan.4
Vanliga symptom är huvudvärk, synstörningar, dyspné, bröstsmärtor, yrsel och andra neurologiska tecken. Somnolens, kramper, kortikal blindhet eller medvetslöshet kan vara ett tecken på hypertensiv encefalopati.784
I ungefär 1 av 200 patienter på en akutmottagning bör diagnosen hypertensivt nödfall misstänkas, och hälften till en tredjedel av dessa 1/200 uppfyller slutligen diagnoskriterier ovan.91011 Hos 20-40% av patienter med diagnos hypertensivt nödfall kan en sekundär orsak hittas.12
Akut handläggning
Rekommenderad akut-utredning 13
- Alla:
- Blodtrycksmätning i båda armar (helst även i ett ben, särskilt vid misstanke om aortadissektion)
- Fundoskopi
- EKG
- Hemoglobin, Trombocyter, Fibrinogen
- Kreatinin, Elektrolyter, eGFR, LDH, Haptoglobin
- Urin: albumin:kreatinin-kvot, mikroskopi (erytrocyter, leucocyter, cylindrar)
- Kvinnor i fertil ålder: graviditetstest
- Vid specifik indikation:
- Troponin, BNP, NT-pro-BNP (vid misstanke om kardiell påverkan)
- Lungröntgen (vid misstänkt lungödem)
- UCG (vid misstänkt kardiell påverkan eller aortadissektion)
- CT-angio (vid misstanke om aortadissektion)
- CT/MR hjärna (vid misstanke om cerebral påverkan)
- Ultraljud njurar (njurpåverkan, misstanke njurartärstenos)
- Urin-screen för amfetamin, kokain (vid misstanke)
Förslag på handläggningsalgoritm vid hypertenisivt nödfall (malign hypertoni, hypertensiv kris):14
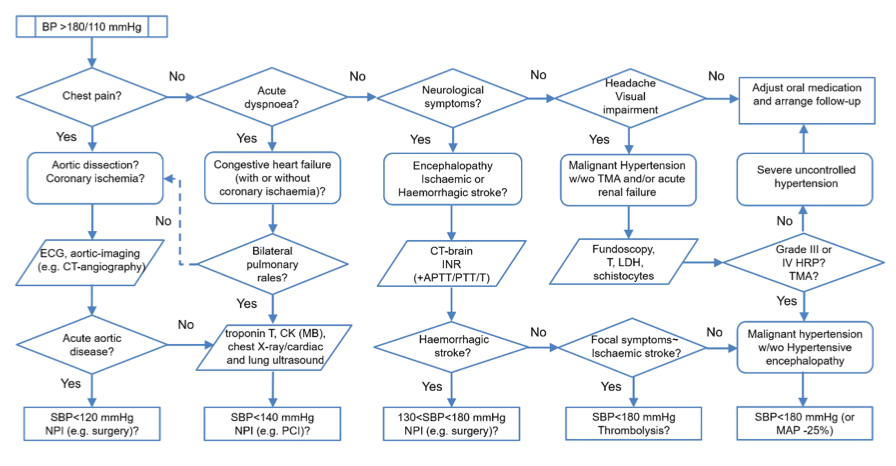
Alla rekommenderationer är expert opinion, det finns inga randomiserade studier om terapi för hypertensiva nödfall (undantag patienter med stroke).
Läs mer i ESC position paper: ESC Council on hypertension position document on the management of hypertensive emergencies4
- Sänk blodtrycket
- fundera innan hur snabbt och hur mycket du vill sänka blodtrycket (se förslag på tidsmål i tabellen nedan)
- för snabb blodtrycks-sänkning kan vara farligt,15 så målet är att sänka blodtrycket kontrollerat till säkra värden utan att riskera episoder med hypotension.
- Fundera om det finns en utlösande faktor (till exempel graviditet, se rekommenderad akututredning, eller annan sekundär hypertoni, eller droger/läkemedel,16 fundera även på pseudobehandlingsresistent hypertoni i patienter med kännt hypertoni.)
Läkemedelsbehandling för hypertensiva nödfall / malign hypertoni (hypertensiv kris)
Svår hypertoni kräver ofta, hypertensiva nödfall (hypertensiv kris) nästan alltid, intravenös medicinering (båda snabbare effekt och bättre styrning). Detta är en effektiv metod för att sänka blodtrycket och kräver noggrann övervakning av patienten, överdosering kan orsaka allvarliga konsekvenser. Använd dessa läkemedel endast om du är van med dem, be annars en senior kollega med erfarenhet av invasiv monitorering och behandling om hjälp (tex. en narkosläkare). Nitroglycerin i mindre doseringar kan ofta övervakas noninvasivt (regelbunden blodtrycksmätning med manschett), alla andra kräver invasiv artärtrycksmätning. Alla kräver artymiövervak. Patienter utan misstanke om hypertension-orsakad organskada kan ofta behandlas med tabletter (istället för i.v.)
Om oral läkemedelsbehandling bedöms vara tillräckligt:
- Kontrollera om patienten redan står på antihypertensiva läkemedel och eventuellt inte har tagit dessa. I så fall lämpligt att börja med dessa.
- Vanlig p.o. behandling vid akut hypertension är
- en betablockerare (t.ex. Metoprolol 100 mg, eller Bisoprolol 5 mg p.o.) och en calcium-antagonist (t.ex. Felodipin 5 mg p.o., som har något snabbare effekt (efter 2-5 timmar) och kortare halveringstid än Amlopdipin 5 mg).
- ACE-hämmare ges endast försiktig (intialt lågdoserad testdos) vid hypertensiva nödfall för att undvika blodtrycksfall hos patienter med RAAS-beroende hypertoni (särskilt försiktigt vid akut njursvikt). Ta helst (om tillgänglig) en kortverkande ACE-hämmare (Captopril, tex 12,5 mg p.o.)
- Fundera på att lägga till ett loop-diuretikum, särsilt vid njursvikt eller kliniska tecken på övervätskning (tex Furosemid 40 mg p.o.)
Dosering av i.v-läkemedel för hypertensiva nödfall / malign hypertoni:
I Sverige tillgängliga läkemedel för intravenös behandling av svår hypertoni (ESC guideline nämner flera andra läkemedel som dock inte är tillgängliga i Sverige)
| Läkemedel (länk till FASS.se) | Tid till effekt (min) | Effektduration | Dos | Kontraindikationer | Biverkningar |
|---|---|---|---|---|---|
| Esmolol (Brevibloc®) β1-selektiv betablockerare | 1-2 | 10-30 minuter | 0.5–1 mg/kg i.v. bolus; 50–300 μg/kg/min som i.v. infusion | Av-block II, III Bradykardi Systolisk hjärtsvikt (till exempel lungödem) Astma | Bradykardi |
| Metoprolol (Seloken® i.v.) β1-selektiv betablockerare | 1-2 | 5-8 timmar | 2.5–5mg i.v. bolus över 2 minuter – kan eventuellt upprepas var 5e minut upp till maxdosen 15 mg | som ovan | som ovan |
| Labetalol (Trandate® i.v.) betablockerare + perifer α1-blockare | 5-10 | 3-6 timmar | 0.25–0.5 mg/kg i.v. bolus över 2 minut; 2–4 mg/min infusion till BT målet är nått, därefter 5–20 mg/timme | som ovan | Bronk-obstruktion, Fetal bradykardi |
| Nitroglycerin (Nitroglycerin i.v.) Vasodilaterar ven>>artär18 | 1-5 | 3-5 minut | Startdos 5 –maxdos 200 μg/min i.v. infusion 5 μg/min dosökning var 5e minut Se sida om nitro för dosering per kg och nämare beskrivning | Huvudvärk Reflextakykardi | |
| Nitroprussid (Nipruss® i.v.)(ingen FASS-text, läs bipacksedeln) Vasodilaterar ven=artär18 | Direkt | 1-2 minut | Startdos 0.3–maxdos 10 μg/kg/min i.v. infusion, ingen bolus vid start. Öka med 0.5 μg/kg/min var 5e minut tills måltrycket är nått Se även doseringstabell i bipacksedeln | Relativ kontraindik: lever/njursvikt | Kräver erfarenhet! Cyanid intoxication (mycket allvarlig, dyspné, konfusion, blodgas: metabil acidos, högt laktat. Kontakta giftinfo vid misstanke)! Vid infusion ska cyanid-förgiftning förebyggas med samtidigt infusion av natrium-tiosulfat via separat venös infart!! (AHA guidelines 2017: Na-tiosulfat-drop vid nitroprussid ≥4–10 μg/kg/min eller använding >30 min)19 Dessutom ska tiocyanatnivåerna i plasma övervakas vid infusion längre än ett par timmar. Lösningen är ljuskänslig, ljusskyddade sprutor ska användas. |
| Klonidin (Catapresan®) Central alfa2-agonist | 30 | 4-6 timmar | 150–300 μg i.v. bolus över 5–10 min, upp till 4z dagligen | Bradykardi, hypotoni, sedering, rebound-hypertoni |
Förslag på läkemedel efter indikation vid olika typer av hypertensivt nödfall / malign hypertoni:
källa20
(ESC guideline nämner flera andra läkemedel som dock inte är tillgängliga i Sverige)
| Tillstånd | Mål för blodtrycks-sänkning | Förstahandsval | Alternativ |
|---|---|---|---|
| Malign hypertoni, med/utan akut njursvikt | Minska MAP 20-25 %, nå målet inom flera timmar | Labetalol | Nitroprussid |
| Hypertensiv encefalopati | Minska MAP 20-25 % direkt | Labetalol | Nitroprussid |
| Akut koronart syndrom | Sänkt SBT direkt till <140 mmHg | Nitroglycerin, Labetalol | |
| Akut kardiellt lungödem | Sänkt SBT direkt till <140 mmHg | Nitroglycerin eller Nitroprussid (+loop-diuretikum) | |
| Akut aortadissektion | Sänkt SBT direkt till <120 mmHg och hjärtfrekvens <60/minut | Esmolol+ (Nitroprussid eller nitroglycerin) | Labetalol eller Metoprolol |
| Eclampsi, allvarlig preeclampsi/HELLP | Sänkt SBT direkt till <160 mmHg och DBT till <105 mmHg | Labetalol (+magnesiumsulfat) | Överväg akut kejsarsnitt |
Litteratur
2018 ESC/ESH Guidelines for the management of arterial hypertension 21
ESC Council on hypertension position document on the management of hypertensive emergencies4
2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines22
Hypertensive emergencies (Lancet 2000)3
Regionala Riktlinjer
VGR: Regional Riktlinje Hypertoni
Last Updated on July 3, 2024 by Christian Dworeck
- ICD-söktjänst: - August 23, 2025
- Ny sida: Var blir jag citerad? - August 13, 2025
- Ny sida: PCI vid förkalkade kranskärl – teknik, tips och evidens - May 6, 2025
- Avnitt 8.3 in: Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, Clement DL, Coca A, de Simone G, Dominiczak A, Kahan T, Mahfoud F, Redon J, Ruilope L, Zanchetti A, Kerins M, Kjeldsen SE, Kreutz R, Laurent S, Lip GYH, McManus R, Narkiewicz K, Ruschitzka F, Schmieder RE, Shlyakhto E, Tsioufis C, Aboyans V, Desormais I; ESC Scientific Document Group. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 2018 Sep 1;39(33):3021-3104. doi: 10.1093/eurheartj/ehy339. Erratum in: Eur Heart J. 2019 Feb 1;40(5):475. PMID: 30165516. [↩]
- Peixoto AJ. Acute Severe Hypertension. N Engl J Med. 2019 Nov 7;381(19):1843-1852. doi: 10.1056/NEJMcp1901117. PMID: 31693807. [↩]
- Vaughan CJ, Delanty N. Hypertensive emergencies. Lancet. 2000 Jul 29;356(9227):411-7. doi: 10.1016/S0140-6736(00)02539-3. PMID: 10972386. [↩] [↩]
- van den Born BH, Lip GYH, Brguljan-Hitij J, Cremer A, Segura J, Morales E, Mahfoud F, Amraoui F, Persu A, Kahan T, Agabiti Rosei E, de Simone G, Gosse P, Williams B. ESC Council on hypertension position document on the management of hypertensive emergencies. Eur Heart J Cardiovasc Pharmacother. 2019 Jan 1;5(1):37-46. doi: 10.1093/ehjcvp/pvy032. Erratum in: Eur Heart J Cardiovasc Pharmacother. 2019 Jan 1;5(1):46. PMID: 30165588. [↩] [↩] [↩] [↩] [↩] [↩] [↩]
- KEITH NM, WAGENER HP, KERNOHAN JW. THE SYNDROME OF MALIGNANT HYPERTENSION. Arch Intern Med (Chic). 1928;41(2):141–188. doi:10.1001/archinte.1928.00130140003001 [↩]
- se tabell 1 in: van den Born BH, Lip GYH, Brguljan-Hitij J, Cremer A, Segura J, Morales E, Mahfoud F, Amraoui F, Persu A, Kahan T, Agabiti Rosei E, de Simone G, Gosse P, Williams B. ESC Council on hypertension position document on the management of hypertensive emergencies. Eur Heart J Cardiovasc Pharmacother. 2019 Jan 1;5(1):37-46. doi: 10.1093/ehjcvp/pvy032. Erratum in: Eur Heart J Cardiovasc Pharmacother. 2019 Jan 1;5(1):46. PMID: 30165588. [↩]
- Hinchey J, Chaves C, Appignani B, Breen J, Pao L, Wang A, Pessin MS, Lamy C, Mas JL, Caplan LR. A reversible posterior leukoencephalopathy syndrome. N Engl J Med. 1996 Feb 22;334(8):494-500. doi: 10.1056/NEJM199602223340803. PMID: 8559202. [↩]
- Amraoui F, Van Der Hoeven NV, Van Valkengoed IG, Vogt L, Van Den Born BJ. Mortality and cardiovascular risk in patients with a history of malignant hypertension: a case-control study. J Clin Hypertens (Greenwich). 2014 Feb;16(2):122-6. doi: 10.1111/jch.12243. Epub 2013 Dec 27. PMID: 24373528. [↩]
- Pinna G, Pascale C, Fornengo P, Arras S, Piras C, Panzarasa P, Carmosino G, Franza O, Semeraro V, Lenti S, Pietrelli S, Panzone S, Bracco C, Fiorini R, Rastelli G, Bergandi D, Zampaglione B, Musso R, Marengo C, Santoro G, Zamboni S, Traversa B, Barattini M, Bruno G. Hospital admissions for hypertensive crisis in the emergency departments: a large multicenter Italian study. PLoS One. 2014 Apr 2;9(4):e93542. doi: 10.1371/journal.pone.0093542. PMID: 24695800; PMCID: PMC3973569. [↩]
- Zampaglione B, Pascale C, Marchisio M, Cavallo-Perin P. Hypertensive urgencies and emergencies. Prevalence and clinical presentation. Hypertension. 1996 Jan;27(1):144-7. doi: 10.1161/01.hyp.27.1.144. PMID: 8591878. [↩]
- Polgreen LA, Suneja M, Tang F, Carter BL, Polgreen PM. Increasing trend in admissions for malignant hypertension and hypertensive encephalopathy in the United States. Hypertension. 2015 May;65(5):1002-7. doi: 10.1161/HYPERTENSIONAHA.115.05241. Epub 2015 Mar 23. PMID: 25801877. [↩]
- Lip GY, Beevers M, Beevers G. The failure of malignant hypertension to decline: a survey of 24 years’ experience in a multiracial population in England. J Hypertens. 1994 Nov;12(11):1297-305. PMID: 7868878. [↩]
- Avnitt 8.3, table 30 in: Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, Clement DL, Coca A, de Simone G, Dominiczak A, Kahan T, Mahfoud F, Redon J, Ruilope L, Zanchetti A, Kerins M, Kjeldsen SE, Kreutz R, Laurent S, Lip GYH, McManus R, Narkiewicz K, Ruschitzka F, Schmieder RE, Shlyakhto E, Tsioufis C, Aboyans V, Desormais I; ESC Scientific Document Group. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 2018 Sep 1;39(33):3021-3104. doi: 10.1093/eurheartj/ehy339. Erratum in: Eur Heart J. 2019 Feb 1;40(5):475. PMID: 30165516. [↩]
- supplementary data till: van den Born BH, Lip GYH, Brguljan-Hitij J, Cremer A, Segura J, Morales E, Mahfoud F, Amraoui F, Persu A, Kahan T, Agabiti Rosei E, de Simone G, Gosse P, Williams B. ESC Council on hypertension position document on the management of hypertensive emergencies. Eur Heart J Cardiovasc Pharmacother. 2019 Jan 1;5(1):37-46. doi: 10.1093/ehjcvp/pvy032. Erratum in: Eur Heart J Cardiovasc Pharmacother. 2019 Jan 1;5(1):46. PMID: 30165588. [↩]
- Grossman E, Messerli FH, Grodzicki T, Kowey P. Should a moratorium be placed on sublingual nifedipine capsules given for hypertensive emergencies and pseudoemergencies? JAMA. 1996 Oct 23-30;276(16):1328-31. PMID: 8861992. [↩]
- Grossman A, Messerli FH, Grossman E. Drug induced hypertension–An unappreciated cause of secondary hypertension. Eur J Pharmacol. 2015 Sep 15;763(Pt A):15-22. doi: 10.1016/j.ejphar.2015.06.027. Epub 2015 Jun 19. PMID: 26096556. [↩]
- Tabell 32 in: Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, Clement DL, Coca A, de Simone G, Dominiczak A, Kahan T, Mahfoud F, Redon J, Ruilope L, Zanchetti A, Kerins M, Kjeldsen SE, Kreutz R, Laurent S, Lip GYH, McManus R, Narkiewicz K, Ruschitzka F, Schmieder RE, Shlyakhto E, Tsioufis C, Aboyans V, Desormais I; ESC Scientific Document Group. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 2018 Sep 1;39(33):3021-3104. doi: 10.1093/eurheartj/ehy339. Erratum in: Eur Heart J. 2019 Feb 1;40(5):475. PMID: 30165516. [↩]
- Colucci WS. Treatment of acute decompensated heart failure: components of therapy. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. http://www.uptodate.com. Accessed July 7, 2020. [↩] [↩]
- table 19 in: Whelton PK, Carey RM, Aronow WS, Casey DE Jr, Collins KJ, Dennison Himmelfarb C, DePalma SM, Gidding S, Jamerson KA, Jones DW, MacLaughlin EJ, Muntner P, Ovbiagele B, Smith SC Jr, Spencer CC, Stafford RS, Taler SJ, Thomas RJ, Williams KA Sr, Williamson JD, Wright JT Jr. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Hypertension. 2018 Jun;71(6):1269-1324. doi: 10.1161/HYP.0000000000000066. Epub 2017 Nov 13. Erratum in: Hypertension. 2018 Jun;71(6):e136-e139. Erratum in: Hypertension. 2018 Sep;72(3):e33. PMID: 29133354. [↩]
- Tabell 31 in: Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, Clement DL, Coca A, de Simone G, Dominiczak A, Kahan T, Mahfoud F, Redon J, Ruilope L, Zanchetti A, Kerins M, Kjeldsen SE, Kreutz R, Laurent S, Lip GYH, McManus R, Narkiewicz K, Ruschitzka F, Schmieder RE, Shlyakhto E, Tsioufis C, Aboyans V, Desormais I; ESC Scientific Document Group. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 2018 Sep 1;39(33):3021-3104. doi: 10.1093/eurheartj/ehy339. Erratum in: Eur Heart J. 2019 Feb 1;40(5):475. PMID: 30165516. [↩]
- Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, Clement DL, Coca A, de Simone G, Dominiczak A, Kahan T, Mahfoud F, Redon J, Ruilope L, Zanchetti A, Kerins M, Kjeldsen SE, Kreutz R, Laurent S, Lip GYH, McManus R, Narkiewicz K, Ruschitzka F, Schmieder RE, Shlyakhto E, Tsioufis C, Aboyans V, Desormais I; ESC Scientific Document Group. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 2018 Sep 1;39(33):3021-3104. doi: 10.1093/eurheartj/ehy339. Erratum in: Eur Heart J. 2019 Feb 1;40(5):475. PMID: 30165516. [↩]
- Whelton PK, Carey RM, Aronow WS, Casey DE Jr, Collins KJ, Dennison Himmelfarb C, DePalma SM, Gidding S, Jamerson KA, Jones DW, MacLaughlin EJ, Muntner P, Ovbiagele B, Smith SC Jr, Spencer CC, Stafford RS, Taler SJ, Thomas RJ, Williams KA Sr, Williamson JD, Wright JT Jr. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Hypertension. 2018 Jun;71(6):1269-1324. doi: 10.1161/HYP.0000000000000066. Epub 2017 Nov 13. Erratum in: Hypertension. 2018 Jun;71(6):e136-e139. Erratum in: Hypertension. 2018 Sep;72(3):e33. PMID: 29133354. [↩]

