Detta är den första av två sidor om ST-höjningsinfarkt (STEMI). Denna sida beskriver akutbehandlingen och vården på hjärtintensivvårdsavdelningen (HIA) upp till hemgång. Information om eftervård på mottagningen (sekundärprevention) hittar du på sidan Sekundärprevention efter hjärtinfarkt.
Akut koronart syndrom utan ST-höjning på EKG: Läs på sidan Hjärtinfarkt utan ST-höjning (NSTEMI), instabil angina: Akutbehandling.
Sidoinnehåll
Initial handläggning vid arbetshypotes STEMI:
Enligt ESC guideline ACS 2023 och ESC guideline STEMI 20171 2
Övervak
Akutfas:
- Patienten ska vara uppkopplad på EKG-övervak redan vid misstanke (ESC IB)1
- Transportera aldrig patienten utan defibrillator (t.ex. från akuten till PCI). Ta helst en defibrillator med pacefunktion.
Efter PCI:
- Minst ett dygns arytmi- och ischemiövervakning. (ESC IC) 3
- Det rekommenderas att STEMI-patienter hålls på hjärtintensivvårdsavdelning (HIA/IVA) i minst 24 timmar när det är möjligt. Därefter kan de flyttas till en övervakad vårdplats med arytmiövervakning i ytterligare 24–48 timmar. (ESC IC) 3
- Därefter kan övervakning kopplas bort hos lågriskpatienter. Överväg ytterligare 24 timmars övervakning hos patienter med högre risk, baserat på kriterier som hemodynamisk instabilitet, allvarliga arytmier, LVEF <40%, misslyckad reperfusion, andra kritiska kranskärlstenoser som inte åtgärdats, eller PCI-relaterade komplikationer.4
Blodtryckskontroller: Tre gånger dagligen.
EKG-bedömning vid misstänkt STEMI
- Se EKG-kriterier för STEMI här.
- Om EKG inte visar ST-höjning eller är tveksamt, men patienten har fortsatta symptom:
- Ta flera EKG med korta mellanrum.
- Ta posteriora eller högerventrikulära avledningar.
- Se tips för infarktmisstanke vid skänkelblock eller pacemaker-EKG.
- läs fler tips ang EKG-strategien här (se där även avsnitt “atypisk EKG-presentation”)
- Läs om andra orsakar till ST-höjningar i kliniskt tveksamma fall.
Vid stark klinisk misstanke om infarkt, indikeras akut koronarangio även utan diagnostiskt EKG. Kom ihåg att AKS-patienter utan ST-höjningar får arbetshypotesen NSTE-ACS. Se indikationer för akutangio vid NSTE-ACS.
Anamnes/status
Anamnes:
- AKS är en klinisk diagnos baserad på anamnes och undersökning. En noggrann anamnes kan ofta redan i början utesluta angina.
Status:
Se till att patienten har minst en större venflon (minst grön). Använd inte höger hand/distala underarmen (behövs för PCI).
- ABCDE-status
- Notera alltid:1
- Hjärtfrekvens, puls på armar och ben bilateralt.
- Blodtryck i båda armar.
- Auskultera hjärta och lungor (blåsljud (mekanisk komplikation)? rassel (svikt)?).
- POX, halsvenstas.
- Snabb bedömning:
- Finns kliniska svikttecken?
- Hemodynamiken (blodtryck, puls, POX) OK?
- Blodtryck < 90 mmHg hos infarktpatienter kräver åtgärd. Diskutera direkt med kunnig kollega. Läs mer på sidan kardiogen chock.
- inferior STEMI + lågt tryck: ge mycket vätska (1000 ml inom första 30 min är ett rimligt mål, på vägen till PCI).
- anterior STEMI + låg tryck: ge vätska men mer försiktigt, så länge patienten inte är i lungödem. Diskutera katekolaminer om patienten inte svarar på vätska.
- Bradykardi: AV-block är vanligt vid inferior infarkt. Ge atropin 0,5 mg i.v. Upprepa vid behov. Anslut transkutan pacemaker vid allvarlig bradyarytmi. Läs mer på sidan akut bradykardi.
- Takykardi:
- Sinustakykardi vid infarkt är en fysiologisk respons och ska inte behandlas med betablockerare, kan dock tyda på svikt.
- VT: Överväg Amiodaron (Cordarone) i.v. vid återkommande nsVT eller VT med stabilt blodtryck. Akut elkonvertering vid VT+chock.
- Akut hjärtsvikt (klinisk bild: lungödem, nedsatt pox, takypné, ortopné):
- Fundera på om patienten kommer kunna ligga plant på undersökningsbordet på PCI-lab. Diskutera med narkos och PCI om inte.
- Blodtryck < 90 mmHg hos infarktpatienter kräver åtgärd. Diskutera direkt med kunnig kollega. Läs mer på sidan kardiogen chock.
Läkemedel vid STEMI
Akutfas5
Trombocythämning:
- ASA: Laddningsdos 320 mg (250-500 mg i.v. om tabletter inte kan ges).6
- P2Y12-hämmare : Ges på PCI-lab när diagnosen bekräftas. Alternativ inkluderar (se DAPT/val av läkemedel för detaljer):
GpIIb/IIIa-hämmare:
- Används ibland på PCI vid större trombmassor eller “no-reflow.” Ej rutinbehandling. Bör inte användas som förbehandling innan angio (ESC IIIA) 7
- Eptifibatid (INTEGRILIN®)
- Abciximab (ReoPro®)
Antikoagulation:
Parenteral antikoagulation ges till alla AKS-patienter vid diagnosställning. Hos patienter som genomgår PCI bör antikoagulation generellt avslutas omedelbart efter PCI, förutom i specifika kliniska situationer som bekräftad närvaro av vänsterkammaraneurysm med trombbildning eller förmaksflimmer som kräver antikoagulation. (ESC IA rekommendation).1
- Heparin: 5000 E (70–100 IU/kg) i.v., i ambulansen eller på akuten. (ESC IC) 7 8 9
- Undantag: Vänta med heparin hos patient med oral antikoagulation.
- Bivalirudin: Indicerat om Heparin är kontraindicerat (heparin-inducerad trombocytopeni).1011 12
- Fondaparinux (Arixtra): För patienter som presenterar sig sent i förloppet och inte ska akut revaskulariseras (till hemgång, eller till senare PCI).
ESC-Tabell: Dosering trombocythämmare/antikoagulantia
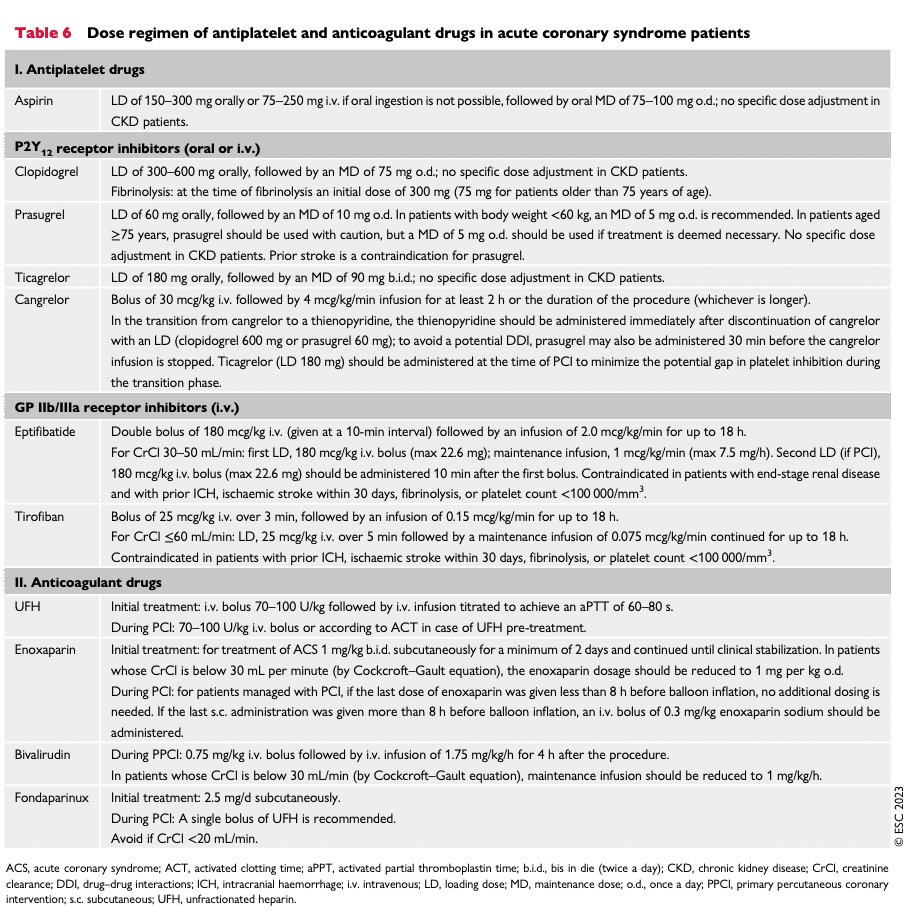
Källa: 2023 ESC Guidelines for the management of acute coronary syndromes ((Table 6 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654.))
Morfin:
- Ges till patienter med svåra smärtor (ESC IIa Indikation vid smärtor13 ). Beakta att morfin kan fördröja14 och minska15 effekten av orala antitrombocytära läkemedel samt maskera smärta hos NSTE-ACS-patienter, en negativ effekt på kliniskt utfall har dock inte visats.161718
Syrgas:
Betablockerare:
- ESC skriver13 att intravenös betablockerare (helst metoprolol) bör övervägas vid presentationen för patienter som genomgår primär PCI, om det inte finns tecken på akut hjärtsvikt, systoliskt blodtryck är >120 mmHg och inga andra kontraindikationer föreligger. Var dock försiktig med i.v. betablockerare i akutskedet om du är oerfaren, eftersom indirekta tecken på akut hjärtsvikt kan missas och patienten kan dekompensera. Klar indikation kan finnas vid kraftig hypertension.
Efter PCI5
Efter PCI är målet att sätta in alla läkemedel som patienten ska ha vid hemgång, för detaljer se Sekundärprevention efter Hjärtinfarkt/läkemedel
Efter hjärtinfarkt bör följande läkemedel övervägas
- DAPT
- Eventuell PPI
- Lipidbehandling
- Betablockerare
- ACE-hämmare/ARB
- Aldosteronantagonister (MRA)
- Anginabehandling
Differentialdiagnoser STEMI
ST-höjningar men tveksam klinik:
- Andra orsaker till ST-höjningar: Läs mer här.
- Perikardit: Fråga efter andningskorrelation av smärtan.
Bröstsmärtor/Dyspné utan typiska EKG-förändringar:
- Differentialdiagnoser: Läs mer här.
Lungemboli och aortadissektion:
- Båda kan likna hjärtinfarkt med ST-höjning.
- Beslut mellan DT eller koronarangiografi kan vara svårt; vid negativ DT, gå vidare med koronarangiografi.
- UCG: Kan ge vägledning, vid tecken på tamponad (mest sannolikt aortadissektion), gör alltid DT först.
Revaskularisering för STEMI
Primär PCI:20
- Standardbehandling för STEMI i Sverige.
- Ska utföras omgående, oavsett status.
Tidsramar:
- Direkt till PCI, ej först till akuten/IVA.13
- Överväg trombolys om PCI ej kan göras inom 120 minuter. (ESC IA)1
- Vänta inte på troponinsvar vid misstänkt STEMI.
Indikationer för akut PCI vid STEMI:
- <12 timmar från symptomdebut (ESC IA).21
- >12 timmar vid smärta, hjärtsvikt, chock, arytmier (ESC IC).21
- 12-48 timmar med symtomfrihet: ESC IIaB.22 23 24
- Rutinmässig PCI ej rekommenderat >48 timmar vid symtomfrihet ESC IIIA.212526
Tidsmål:
- Inom 90 minuter vid patientpresentation på icke-PCI-center, 60 minuter vid PCI-sjukhus (24/7), se bild nedan.
Vid tidigare ST-höjning med normalisering:
- Angiografi inom 24 timmar.
Logistik vid STEMI: 1
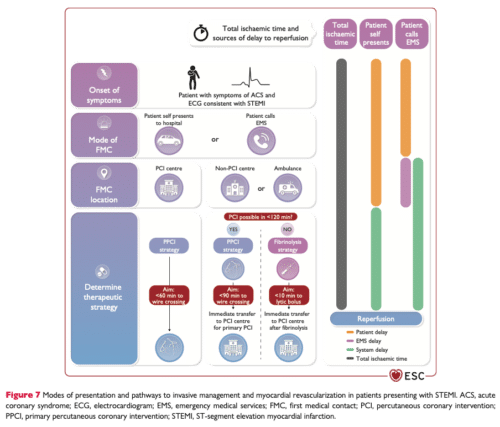
Trombolys
Om PCI inte kan utföras inom 2 timmar: Överväg trombolys hos patienter utan kontraindikationer. (ESC IA)21 Detta gäller vid symptomdebut inom de senaste 12 timmarna (se sidan om trombolys).
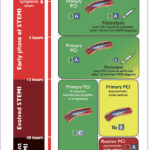
Logistik vid primär PCI
Majoriteten av ST-höjningsinfarkter i Sverige diagnosticeras utanför sjukhuset (i ambulansen eller på en vårdcentral). Varje sjukhus ska ha ett system där ambulans-EKG tas emot elektroniskt och analyseras direkt av en kunnig sjuksköterska eller läkare. Patienter med en klar ST-höjning på EKG och där arbetshypotesen är STEMI ska gå direkt till ett PCI-lab (förutsatt att det är bemannat), utan att mellanlanda på akuten eller HIA/IVA (ESC klass IB).13 Att “mellanlanda” på akuten kostar minst 20 minuter i tid, ofta mer.28 Patienter som presenteras direkt på ett sjukhus utan PCI-lab eller en vårdcentral, ska skickas iväg inom max 30 minuter.2
Om du är kardiologjour på ett mottagande sjukhus med PCI-beredskap och blir uppringd av ett annat sjukhus som vill skicka en STEMI-patient är det av erfarenhet ett mycket viktigt axiom att alltid titta själv (via fax) på EKG i fråga. Gör alltid din egen EKG-bedömning.
PCI-teknik
- Kärlaccess: Radialispunktion är förstahandsval för STEMI-patienter (ESC Klass I).29 30
- Kärl ockluderade >48h: PCI inte indicerat hos symptomfria patienter >48h efter smärtdebut, dessa bör handläggas som CTO-patienter.1 31 32
- Komplett revaskularisering: Första åtgärd vid primär PCI är såklart att åtgärda stenosen/ocklusionen som orsakat infarkten (culprit leason, IRA). Andra signifikanta stenoser ska dock revaskuleras inom 45 dagar (vid samma PCI-tillfälle, senare vid samma vårdtillfälle, senare elektivt) ESC IA3334. Notera att ESC ger en IIIC-rekommendation (ska inte göras) för FFR-utredning av andra stenoser under indexangiografien.35
Efter PCI
UCG
UCG ska göras inneliggande på alla STEMI-patienter: (ESC IC)36
- Stabila patienter: UCG innan hemgång. LVEF är en viktig parameter för riskbedömning och läkemedelsbehandling (LVEF <40: Klass I indikation för ACE-hämmare; betablockerare). Används även för att utesluta infarkomplikationer (akut mitralisinsufficiens, VSD, kammartromb).
- Instabila patienter: UCG omedelbart vid akut hjärtsvikt, hypotension/chock, hjärtstopp (mekanisk komplikation såsom akut mitralisinsufficiens, VSD, kammarruptur? Andra diagnoser än STEMI; lungemboli?). (ESC IB rekommendation)1
Blodprover
- Kolesterolstatus: Ok om inte fastande.
- Elstatus: Minst dag 1-3 efter PCI hos patienter med njursvikt och diabetespatienter som behandlas med metformin eller SGLT2-hämmare.
- Hb: Dag 1 efter PCI vid ljumskstick.
- Trombocyter om patienten har fått GpIIb/IIIa-hämmare
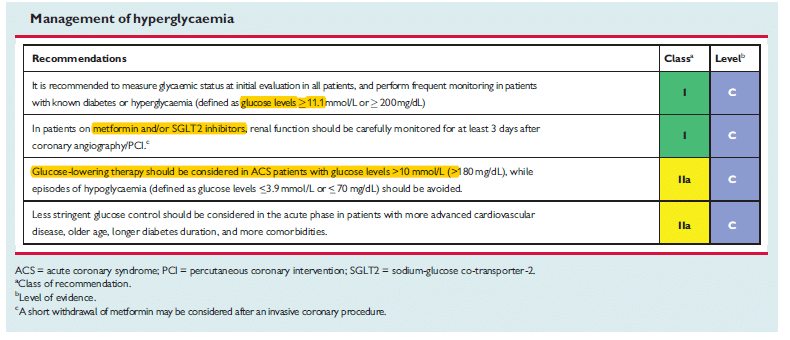
- Glukos: Hos alla patienter. Vid hyperglykemi och tidigare okänd diabetes ska diagnosen bekräftas efter hemgång. 37 Hantering av hyperglykemi:
hyperglycemi
Mobilisering
Mobilisering: Majoriteten av infarktpatienter kan mobiliseras direkt.
- Undantag: PCI via ljumsken (4-6 timmars sängliggande), hjärtsvikt, allvarliga arytmier, komplikationer, etc.
Överflytt till ett annat sjukhus?
Patienter kan flyttas till ett annat sjukhus (hemsjukhus) samma dag som PCI om:38 39
- Inga symptom/tecken på pågående ischemi
- Inga relevanta arytmier
- Hemodynamiskt stabil utan katekolaminer.
Riskbedömning efter ST-höjningsinfarkt
Riskbedömning:40
- LVEF? Full revaskularisering? Komplikationer? Njurfunktion? Diabetes?
- Använd GRACE score för riskbedömning.
- Indikation för särskild uppföljning (t.ex. sviktmottagning, kontroll njurfunktion, diabetes?).
- Patienter med LVEF <40: Beställ uppföljande UCG om 6-12 veckor hos patienter som skulle vara lämpliga för ICD.41 42
Hemgång efter ST-höjningsinfarkt
Lågriskpatienter kan vanligtvis gå hem på dag 2 eller 3.43 44 45
- Lågrisk-patienter enligt PAMI-II-studien:46
- Ålder <70 år
- Inga allvarliga eller behandlingskrävande arytmier efter reperfusion
- LVEF >45%
- 1- eller 2-kärlssjukdom
- Framgångsrik PCI av ett nativt kranskärl
För mer information, se konsensusdokumentet Length of stay following percutaneous coronary intervention (2018) 47
Läs om vad du behöver tänka på vid hemgång på sidan Sekundärprevention efter hjärtinfarkt/Att tänka på vid hemgång
Hantering av STEMI-komplikationer
Akut hjärtsvikt efter STEMI
- Övervakning: Arytmi- och ischemiövervakning, frekventa blodtrycks- och saturationskontroller, mät urinproduktion.
- Syrgas: Vid pox <90% (PaO2 <8.0 kPa), mål pox >95%.
- Furix: 20-40 mg i.v., högre dos vid njursvikt om blodtrycket tillåter.
- Ultrafiltration: Överväg om loop-diuretika inte hjälper.
- Nitro-drop i.v.: Om blodtrycket tillåter, helst med invasiv artärtryckmätning.
- Hypertoni: Behandlas direkt med nitro i.v. och ACE-hämmare.
- UCG: För att utesluta mekaniska infarktkomplikationer eller andra sviktorsaker (som aortastenos).
- Reocklusion: Överväg koronar reocklusion eller andra kritiska koronarstenoser som orsakar svikt.
- Arytmier: Bedöm behovet av arytmibehandling.
Vid kraftigt andningspåverkad patient:
- Blodgas: Kontrollera hypoxi, hyperkapni, respiratorisk acidos och diskutera med narkos om patienten verkar utmattad.
- Non-invasiv ventilation: CPAP eller BiPAP för patienter med andningsfrekvens >25/min och pox <90% trots syrgas.
Vid hypotension:
- Se avsnittet nedan för vidare instruktioner.
Hypotension, kardiogen chock efter STEMI
Utred alltid potentiella orsaker till hypotension utöver systolisk vänsterkammarsvikt:
- Blödning (femoralisstick, spontan)?
- Mekanisk infarktkomplikation: Hjärttamponad? VSD? Akut mitralisinsufficiens?
- PCI-komplikationer: tamponad, stenttrombos, reocklusion.
- Allergisk reaktion (kontrast, läkemedel)?
- Överdosering (betablockare, nitro)?
- Felaktig diagnos: Var det lungemboli eller aortadissektion istället för STEMI?
Övervakning och behandling:
- EKG-övervak: För ischemi och arytmi.
- Blodtryckskontroller: Invasiv artärtryckmätning om tillgängligt.
- Saturation: Ge syrgas vid pox <90% (PaO2 <8.0 kPa), (mål pox >95%).
- UCG: För att utesluta mekaniska komplikationer eller tamponad.
- Auskultera hjärtat (akut VSD hörs ibland bättre än det syns på UCG)
- Vätsketillförsel: Vid hypotension utan lungödem och utan övervätskningstecken (ej halsvenstas, kollapsad vena cava inferior på ultraljud).
- Vasopressor: Börja med noradrenalin vid systoliskt blodtryck <90 mmHg och ej volymbrist.
- Assist device: Diskutera ECMO, Impella, LVAD vid progredierande chock hos patienter <65 år.
- IABP: Ej indicerat vid kardiogen chock utan mekanisk komplikation.48
Läs mer i kapitlet om kardiogen chock.
Förmaksflimmer
- Förekomst: 21% av alla STEMI-patienter har förmaksflimmer (känt, nydiagnosticerat, nydebuterat).
- Akut elkonvertering: Indicerat vid snabbt förmaksflimmer med hemodynamisk instabilitet.
- Behandlingsbeslut: Frekvenskontroll vs rytmkontroll som vid andra fall av förmaksflimmer.
- Rytmkontroll: Endast Amiodaron (Cordarone®); Klass I antiarytmika är kontraindicerade efter infarkt.
- Frekvenskontroll: Förstahandsval är betablockare (ej vid hypotension eller akut svikt, försiktighet vid låg LVEF). Vid akut svikt utan hypotension: Amiodaron eller Digoxin. Vid kraftigt påverkad LVEF, akut svikt, hypotension: Digoxin (ESC IIa indikation).
- Antikoagulation: Utred indikation för oral antikoagulation med CHA2DS2-VASc score som vanligt. Kortvarigt förmaksflimmer är en indikation för OAK hos patienter med lämplig CHA2DS2-VASc.49 50 51
Ventrikulära Takykardier
- Vanligt vid PCI: VT/VF innan PCI eller vid reperfusion kräver ingen särskild långtidsbehandling (utöver betablockare) hos stabila patienter efter PCI, men indikerar >24h övervakning.
- Akutfasbehandling: Återkommande allvarliga VT eller VF behandlas med Amiodaron (Cordarone®) i.v.
- Stabil patient på HIA: Betablockare är förstahandsbehandling vid VT.
- Prognos och ICD: Ihållande VT >48h har dålig prognos, överväg ICD hos lämpliga patienter.52
- Övriga åtgärder: Kontrollera kalium, magnesium och behandla vid behov. Överväg transvenös temporär overdrive pacing vid återkommande VT/VF/elektrisk storm.
Bradykardier
Se sidan akutåtgärder vid allvarlig bradykardi.
- Inferior STEMI: Sinusbradykardi och AV-block är vanligt i akutskedet och direkt efter reperfusion.
- Behandling: Atropin 0,5 mg i.v., kan upprepas. Ge även vätska i.v. vid hypotension.
- AV-block är vanligtvis beläget supra-His och terminerar vanligtvis spontant eller efter PCI.
- Om ingen effekt och hemodynamisk påverkan: transkutan pace, eventuellt temporär transvenös pace.
- Vänta med insättande av betablockare på HIA till minst dag 2
- Anterior STEMI: AV-block indikerar omfattande myokardskada och är oftast infra-His.
- Rekommenderas backup med temporär pace vid höggradigt AV-block.
Blödning efter PCI
Läs mer på sidan om blödning efter PCI.
För hantering av femostop (efter femoralis-PCI) och TR-band (efter radialis-PCI), se riktlinjer och detaljerade instruktioner där.
Nästa sida: Uppföljning och Sekundärprevention efter Hjärtinfarkt
Litteratur
2023 ESC Guidelines for the management of acute coronary syndromes1
Length of stay following percutaneous coronary intervention (2018) 47
Relaterade sidor
Last Updated on April 14, 2025 by Christian Dworeck
- ICD-söktjänst: - August 23, 2025
- Ny sida: Var blir jag citerad? - August 13, 2025
- Ny sida: PCI vid förkalkade kranskärl – teknik, tips och evidens - May 6, 2025
- Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩] [↩]
- Borja Ibanez, Stefan James, Stefan Agewall,et al: ESC Scientific Document Group, 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC), European Heart Journal, Volume 39, Issue 2, 07 January 2018, Pages 119–177, https://doi.org/10.1093/eurheartj/ehx393 [↩] [↩]
- Recommendation table 10 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩]
- section 8.1.1 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩]
- Table 6 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Recommendation table 5 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩]
- Emilsson OL, Bergman S, Mohammad MA, Olivecrona GK, Götberg M, Erlinge D, Koul S. Pretreatment with heparin in patients with ST-segment elevation myocardial infarction: a report from the Swedish Coronary Angiography and Angioplasty Registry (SCAAR). EuroIntervention. 2022 Oct 21;18(9):709-718. doi: 10.4244/EIJ-D-22-00432. PMID: 36036797; PMCID [↩]
- Table 6 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Valgimigli M, Frigoli E, Leonardi S, et al. Bivalirudin or Unfractionated Heparin in Acute Coronary Syndromes. N Engl J Med. 2015;373(11):997–1009. doi:10.1056/NEJMoa1507854 [↩]
- Erlinge D, Omerovic E, Fröbert O, et al. Bivalirudin versus Heparin Monotherapy in Myocardial Infarction. N Engl J Med. 2017;377-12-:1132–1142. doi:10.1056 NEJMoa1706443 [↩]
- Eriksson A, Burcharth J, Rosenberg J. Animal derived products may conflict with religious patients’ beliefs. BMC Med Ethics. 2013 Dec 1;14:48. doi: 10.1186/1472-6939-14-48. PMID: 24289542; PMCID: PMC4220589. [↩]
- recommendation table 3 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩] [↩] [↩]
- Parodi G, Bellandi B, Xanthopoulou I, et al. Morphine is associated with a delayed activity of oral antiplatelet agents in patients with ST-elevation acute myocardial infarction undergoing primary percutaneous coronary intervention. Circ Cardiovasc Interv. 2014;8(1):e001593 [↩]
- Kubica J, Adamski P, Ostrowska M, et al. Morphine delays and attenuates ticagrelor exposure and action in patients with myocardial infarction: the randomized, double-blind, placebo-controlled IMPRESSION trial. Eur Heart J. 2016;37(3):245–252. doi:10.1093/eurheartj/ehv547 [↩]
- Batchelor R, Liu DH, Bloom J, Noaman S, Chan W. Association of periprocedural intravenous morphine use on clinical outcomes in ST-elevation myocardial infarction (STEMI) treated by primary percutaneous coronary intervention: Systematic review and meta-analysis. Catheter Cardiovasc Interv. 2020 Jul;96(1):76-88. doi: 10.1002/ccd.28561. Epub 2019 Oct 26. PMID: 31654491. [↩]
- Bonin M, Mewton N, Roubille F, Morel O, Cayla G, Angoulvant D, Elbaz M, Claeys MJ, Garcia-Dorado D, Giraud C, Rioufol G, Jossan C, Ovize M, Guerin P; CIRCUS Study Investigators. Effect and Safety of Morphine Use in Acute Anterior ST-Segment Elevation Myocardial Infarction. J Am Heart Assoc. 2018 Feb 10;7(4):e006833. doi: 10.1161/JAHA.117.006833. PMID: 29440010; PMCID: PMC5850179. [↩]
- Avsnitt 4.2 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩]
- Hofmann R, James SK, Svensson L, et al. DETermination of the role of OXygen in suspected Acute Myocardial Infarction trial. Am Heart J. 2014;167(3):322–328. doi:10.1016/j.ahj.2013.09.022 [↩]
- primary PCI: PCI för STEMI direkt, inte efter trombolys [↩]
- Recommendation table 4 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩] [↩] [↩] [↩]
- avsnitt 5.2.1.1 + Recommendation table 4 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Schömig A, Mehilli J, Antoniucci D, Ndrepepa G, Markwardt C, Di Pede F, Nekolla SG, Schlotterbeck K, Schühlen H, Pache J, Seyfarth M, Martinoff S, Benzer W, Schmitt C, Dirschinger J, Schwaiger M, Kastrati A; Beyond 12 hours Reperfusion AlternatiVe Evaluation (BRAVE-2) Trial Investigators. Mechanical reperfusion in patients with acute myocardial infarction presenting more than 12 hours from symptom onset: a randomized controlled trial. JAMA. 2005 Jun 15;293(23):2865-72. doi: 10.1001/jama.293.23.2865. PMID: 15956631. [↩]
- Ndrepepa G, Kastrati A, Mehilli J, Antoniucci D, Schömig A. Mechanical reperfusion and long-term mortality in patients with acute myocardial infarction presenting 12 to 48 hours from onset of symptoms. JAMA. 2009 Feb 4;301(5):487-8. doi: 10.1001/jama.2009.32. PMID: 19190313. [↩]
- Hochman JS, Lamas GA, Buller CE, Dzavik V, Reynolds HR, Abramsky SJ, Forman S, Ruzyllo W, Maggioni AP, White H, Sadowski Z, Carvalho AC, Rankin JM, Renkin JP, Steg PG, Mascette AM, Sopko G, Pfisterer ME, Leor J, Fridrich V, Mark DB, Knatterud GL; Occluded Artery Trial Investigators. Coronary intervention for persistent occlusion after myocardial infarction. N Engl J Med. 2006 Dec 7;355(23):2395-407. doi: 10.1056/NEJMoa066139. Epub 2006 Nov 14. PMID: 17105759; PMCID: PMC1995554. [↩]
- Menon V, Pearte CA, Buller CE, Steg PG, Forman SA, White HD, Marino PN, Katritsis DG, Caramori P, Lasevitch R, Loboz-Grudzien K, Zurakowski A, Lamas GA, Hochman JS. Lack of benefit from percutaneous intervention of persistently occluded infarct arteries after the acute phase of myocardial infarction is time independent: insights from Occluded Artery Trial. Eur Heart J. 2009 Jan;30(2):183-91. doi: 10.1093/eurheartj/ehn486. Epub 2008 Nov 21. PMID: 19028780; PMCID: PMC2639108. [↩]
- Se table 3 in: Borja Ibanez, Stefan James, Stefan Agewall,et al: ESC Scientific Document Group, 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC), European Heart Journal, Volume 39, Issue 2, 07 January 2018, Pages 119–177, https://doi.org/10.1093/eurheartj/ehx393 [↩]
- Bagai A, Jollis JG, Dauerman HL, Peng SA, Rokos IC, Bates ER, French WJ, Granger CB, Roe MT. Emergency department bypass for ST-Segment-elevation myocardial infarction patients identified with a prehospital electrocardiogram: a report from the American Heart Association Mission: Lifeline program. Circulation. 2013 Jul 23;128(4):352-9. doi: 10.1161/CIRCULATIONAHA.113.002339. Epub 2013 Jun 20. PMID: 23788525. [↩]
- Valgimigli M, Gagnor A, Calabró P, Frigoli E, Leonardi S, Zaro T, Rubartelli P, Briguori C, Andò G, Repetto A, Limbruno U, Cortese B, Sganzerla P, Lupi A, Galli M, Colangelo S, Ierna S, Ausiello A, Presbitero P, Sardella G, Varbella F, Esposito G, Santarelli A, Tresoldi S, Nazzaro M, Zingarelli A, de Cesare N, Rigattieri S, Tosi P, Palmieri C, Brugaletta S, Rao SV, Heg D, Rothenbühler M, Vranckx P, Jüni P; MATRIX Investigators. Radial versus femoral access in patients with acute coronary syndromes undergoing invasive management: a randomised multicentre trial. Lancet. 2015 Jun 20;385(9986):2465-76. doi: 10.1016/S0140-6736(15)60292-6. Epub 2015 Mar 16. PMID: 25791214. [↩]
- Dworeck C, Redfors B, Völz S, Haraldsson I, Angerås O, Råmunddal T, Ioanes D, Myredal A, Odenstedt J, Hirlekar G, Koul S, Fröbert O, Linder R, Venetsanos D, Hofmann R, Ulvenstam A, Petursson P, Sarno G, James S, Erlinge D, Omerovic E. Radial artery access is associated with lower mortality in patients undergoing primary PCI: a report from the SWEDEHEART registry. Eur Heart J Acute Cardiovasc Care. 2020 Jun;9(4):323-332. doi: 10.1177/2048872620908032. PMID: 33025815; PMCID: PMC7756052. [↩]
- Hochman JS, Lamas GA, Buller CE, Dzavik V, Reynolds HR, Abramsky SJ, Forman S, Ruzyllo W, Maggioni AP, White H, Sadowski Z, Carvalho AC, Rankin JM, Renkin JP, Steg PG, Mascette AM, Sopko G, Pfisterer ME, Leor J, Fridrich V, Mark DB, Knatterud GL; Occluded Artery Trial Investigators. Coronary intervention for persistent occlusion after myocardial infarction. N Engl J Med. 2006 Dec 7;355(23):2395-407. doi: 10.1056/NEJMoa066139. Epub 2006 Nov 14. PMID: 17105759; PMCID: PMC1995554. [↩]
- Menon V, Pearte CA, Buller CE, Steg PG, Forman SA, White HD, Marino PN, Katritsis DG, Caramori P, Lasevitch R, Loboz-Grudzien K, Zurakowski A, Lamas GA, Hochman JS. Lack of benefit from percutaneous intervention of persistently occluded infarct arteries after the acute phase of myocardial infarction is time independent: insights from Occluded Artery Trial. Eur Heart J. 2009 Jan;30(2):183-91. doi: 10.1093/eurheartj/ehn486. Epub 2008 Nov 21. PMID: 19028780; PMCID: PMC2639108. [↩]
- table 5, fig 14 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Mehta SR, Wood DA, Storey RF, Mehran R, Bainey KR, Nguyen H, Meeks B, Di Pasquale G, López-Sendón J, Faxon DP, Mauri L, Rao SV, Feldman L, Steg PG, Avezum Á, Sheth T, Pinilla-Echeverri N, Moreno R, Campo G, Wrigley B, Kedev S, Sutton A, Oliver R, Rodés-Cabau J, Stanković G, Welsh R, Lavi S, Cantor WJ, Wang J, Nakamya J, Bangdiwala SI, Cairns JA; COMPLETE Trial Steering Committee and Investigators. Complete Revascularization with Multivessel PCI for Myocardial Infarction. N Engl J Med. 2019 Oct 10;381(15):1411-1421. doi: 10.1056/NEJMoa1907775. Epub 2019 Sep 1. PMID: 31475795. [↩]
- Recommendation Table 12 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- section 8.2.2.2, recommendation table 10 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Collet JP, Thiele H, Barbato E, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation [published online ahead of print, 2020 Aug 29]. Eur Heart J. 2020;ehaa575. doi:10.1093/eurheartj/ehaa575 [↩]
- Estévez-Loureiro R, Calviño-Santos R, Vázquez JM, et al. Safety and feasibility of returning patients early to their originating centers after transfer for primary percutaneous coronary intervention. Rev Esp Cardiol. 2009;62(12):1356–1364. doi:10.1016/s1885-5857(09)73529-7 [↩]
- Se avsnitt 8.2.1 och recommendation table 10 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- section 8.2.2. in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Priori SG, Blomström-Lundqvist C, Mazzanti A, et al. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC)Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC). Europace. 2015;17(11):1601–1687. doi:10.1093/europace/euv319 [↩]
- section 8.2.2.2 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Grines CL, Marsalese DL, Brodie B, et al. Safety and cost-effectiveness of early discharge after primary angioplasty in low risk patients with acute myocardial infarction. PAMI-II Investigators. Primary Angioplasty in Myocardial Infarction. J Am Coll Cardiol. 1998;31(5):967–972. doi:10.1016/s0735-1097(98)00031-x [↩]
- Yndigegn T, Gilje P, Dankiewicz J, Mokhtari A, Isma N, Holmqvist J, Schiopu A, Ravn-Fischer A, Hofmann R, Szummer K, Jernberg T, James S, Gale CP, Fröbert O, Mohammad MA. Safety of early hospital discharge following admission with ST-elevation myocardial infarction treated with percutaneous coronary intervention: a nationwide cohort study. EuroIntervention. 2022 Jan 28;17(13):1091-1099. doi: 10.4244/EIJ-D-21-00501. PMID: 34338642. [↩]
- Se även ESC IIa rekommendation hemgång utvalda högriskpatienter efter 48-72h in table 10 in: Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654. [↩]
- Grines CL, Marsalese DL, Brodie B, et al. Safety and cost-effectiveness of early discharge after primary angioplasty in low risk patients with acute myocardial infarction. PAMI-II Investigators. Primary Angioplasty in Myocardial Infarction. J Am Coll Cardiol. 1998;31(5):967–972. doi:10.1016/s0735-1097(98)00031-x [↩]
- Seto AH, Shroff A, Abu-Fadel M, Blankenship JC, Boudoulas KD, Cigarroa JE, Dehmer GJ, Feldman DN, Kolansky DM, Lata K, Swaminathan RV, Rao SV. Length of stay following percutaneous coronary intervention: An expert consensus document update from the society for cardiovascular angiography and interventions. Catheter Cardiovasc Interv. 2018 Oct 1;92(4):717-731. doi: 10.1002/ccd.27637. Epub 2018 Apr 24. PMID: 29691963. [↩] [↩]
- Thiele H, Zeymer U, Neumann FJ, et al. Intraaortic balloon support for myocardial infarction with cardiogenic shock. N Engl J Med. 2012;367(14):1287–1296. doi:10.1056/NEJMoa1208410 [↩]
- Borja Ibanez, Stefan James, Stefan Agewall,et al: ESC Scientific Document Group, 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC), European Heart Journal, Volume 39, Issue 2, 07 January 2018, Pages 119–177, https://doi.org/10.1093/eurheartj/ehx393 [↩]
- Batra G, Svennblad B, Held C, et al. All types of atrial fibrillation in the setting of myocardial infarction are associated with impaired outcome. Heart. 2016;102(12):926–933. doi:10.1136/heartjnl-2015-308678 [↩]
- Siu CW, Jim MH, Ho HH, et al. Transient atrial fibrillation complicating acute inferior myocardial infarction: implications for future risk of ischemic stroke. Chest. 2007;132(1):44–49. doi:10.1378/chest.06-2733 [↩]
- Priori SG, Blomström-Lundqvist C, Mazzanti A, et al. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC)Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC). Europace. 2015;17(11):1601–1687. doi:10.1093/europace/euv319 [↩]