Sidoinnehåll
Bakgrund
Esofagus-EKG beskrevs för första gången 1906 av Max Cremer i München, professor i fysiologi och uppfinnare av glaselektroden. Cremer lyckades registrera en signal från en elektrod som han förde ner i esofagus på en svärdslukare. Vidare beskrevs esofagus-EKG 1936 av Dr W. H. Brown som konstaterade att en elektrod placerad i esofagus registrerade förmaksaktivitet bättre och med högre amplitud än en ytelektrod. Dessutom kunde man vid esofagusregistrering separera förmaksdepolarisationen från kammaraktivitet även vid arytmier där P-vågen döljs i QRS-komplexet på yt-EKG.
Syftet med metoden är att komma så nära hjärtats förmak som möjligt för att kunna registrera dess aktivitet, det vill säga P-vågor. Esofagus ligger precis bakom vänster förmak och registrering av förmaksdepolarisering blir starkare ju närmre man kommer. På ett 12-avlednings EKG med endast vanliga ytelektroder kan det vara svårt att se förmaksaktiviteten då den döljs av aktiviteten från kamrarna som är starkare. Esofagus-EKG hjälper oss att urskilja P-vågor från QRS-komplex och vi kan samtidigt analysera deras relation till varandra.
Se bild av transversalsnitt av thorax för vänster förmaks och esofagus relation till varandra.
Indikationer
Esofagus-EKG är användbart vid arytmidiagnostik i de fall där man på ett vanligt 12-avlednings-EKG inte kan urskilja P-vågornas relation till QRS-komplexen, vilket är en vanligt förekommande svårighet vid takykardi med såväl smala som breda QRS-komplex.
En förutsättning för att genomföra undersökningen under pågående takyarytmi är att patienten är cirkulatoriskt stabil.
I följande fall kan esofagus-EKG vara av värde för att komma närmare en korrekt diagnos:
- Takykardi med breddökade QRS-komplex
För att skilja ventrikeltakykardi (VT) från grenblockerad supraventrikulär takykardi (SVT)/antedrom AVRT.
- Takykardi med smala QRS-komplex
För att differentiera mellan arytmier med kort respektive lång RP-tid samt förmaksfladder.
Att med hjälp av esofagus-EKG tidigt komma till en korrekt diagnos kan ha stor betydelse för val av behandling såväl i akutskedet som på längre sikt. Korrekt arytmidiagnos är också av stor betydelse för prognos och riskbedömning.
Kontraindikationer
- Cirkulatoriskt instabil patient – elkonvertera direkt!
- Känd striktur näsa/farynx/esofagus
- Esofagusvaricer
Har man en vaken patient som av olika skäl inte kan medverka till undersökningen brukar det i praktiken innebära att den inte går att genomföra. Detta kan till exempel bero på:
- Kraftigt illamående
- Oro
- Kommunikationssvårigheter
Material för Esofagus-EKG
- Apparat för 12-avlednings-EKG
- Esofaguselektrod (i steril förpackning)
- Filter, till exempel Rostock
- Xylocainspray
- Lidokaingel
- Vattenglas med sugrör (underlättar vid sväljning i halvsittande)
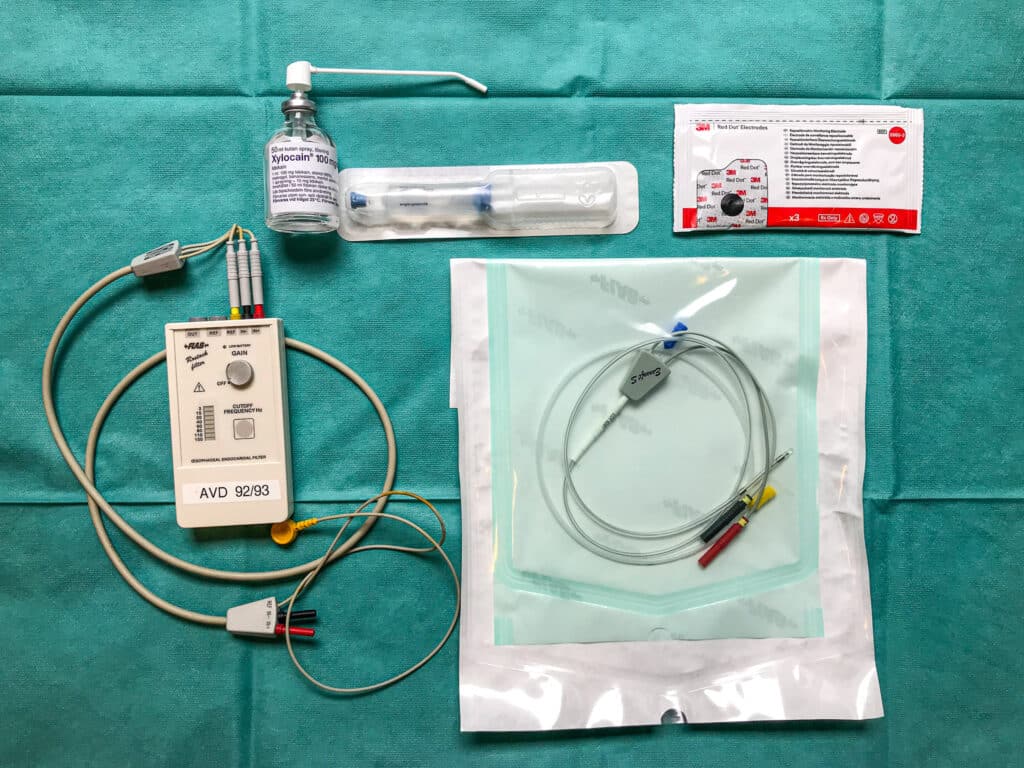

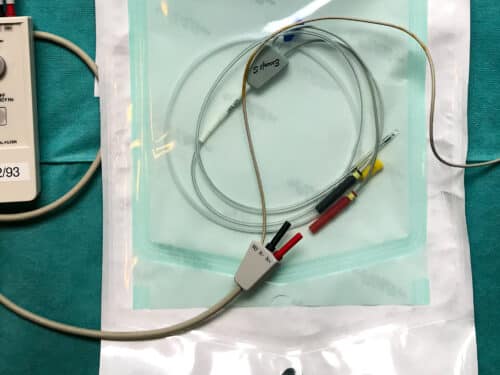
Esofaguselektrod: här med en blå förstyvare samt en extra gul. Den röda och svarta kopplingen kopplas till röd och svart kontakt på sladden från Rostock-filtret (höger bilden)
Genomförande Esofagus-EKG
- 1) Patienten undersöks i sittande alternativt halvsittande (vilket förenklar för patienten att svälja vatten).
- 2) 12-avlednings-EKG kopplas som vanligt men V5-elektroden kopplas istället till esofagusfiltret (till ‘OUT’). Filtret sorterar bort rörelsestörningar från esofagusregistreringen, som kommer att synas i V5 på utskriften.
- 3) På filtret finns det även en ytelektrod som kopplas varsomhelst på bröstkorgen som referens.
- 4) Esofaguselektroden kopplas till filtret. Vrid på ‘Gain’ för att aktivera filtret. Justera frekvens på filtret, denna bör ligga mellan 15-40 Hz.

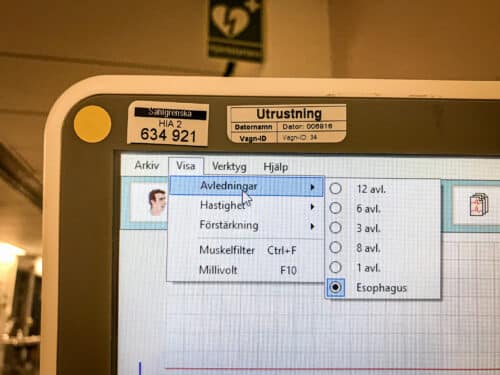
5) EKG-apparaten ställs in på esofagusregistrering (om inte det fins så väljes ‘bröstelektroder’).
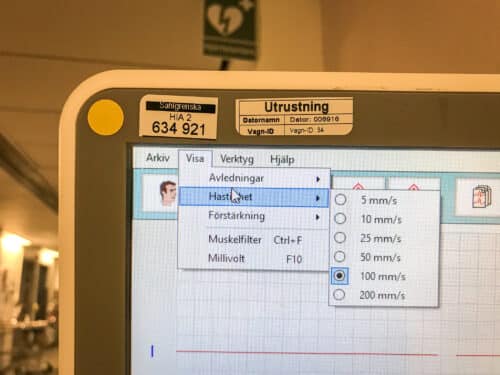
6) Utskriftshastigheten ökas till 100 mm/s (för att enklare se P-vågorna).
- 7) Ta esofaguselektroden och mät avstånd från nästipp till öra till mellersta sternum för att uppskatta hur långt ner elektroden skall föras i esofagus. Detta brukar ligga mellan 30-40 cm, markera med en bit tejp.
- 8) Spraya Xylocain i svalg. För in esofaguselektroden med Lidokaingel genom näsborre och när du befinner dig i svalget (brukar kittlas/kännas, kan också inspekteras via munhålan) ber du patienten ta en klunk vatten utan att svälja. Samtidigt som patienten sedan sväljer för du ned elektroden i esofagus med en tydlig rörelse. När du är på plats i esofagus kan du sedan justera elektroden utan att patienten sväljer vatten, men det är inte fel att be patienten ta upprepade klunkar så länge du för elektroden fortsatt nedåt, då elektroden kan rulla ihop sig.
- 9) För elektroden till utmätt nivå och dra ur förstyvaren. Prova sedan att med små rörelser flytta elektroden fram och tillbaka några centimeter i taget tills du får maximalt utslag på p-vågorna i V5. P-vågorna i V5 har högre amplitud än QRS-komplexen i V5 vid optimalt läge.
- 10) Starta registreringen på EKG-apparaten. Glöm inte att spara registreringen när den är klar.
- 11) Ibland vill man ge intravenöst adenosin för att bryta takykardin. Reaktionen på adenosin hjälper också till i att differentiera mellan olika arytmier (för ytterligare vägledning se länk nedan). Adenosininjektion ges i sådana fall med fördel under pågående esofagusregistrering.
Komplikationer
Komplikationer är ovanligt. Ofta kan patienten uppleva ett obehag (oftast övergående) när elektroden förs ner, särskilt vid känslig kräkreflex. Bedövningsspray underlättar!
Tolkning Esofagus-EKG
- Skriv ut registreringen. Markera början av P-vågorna i esofaguselektrodens registrering (V5) och markera sedan början av R-vågorna i övriga ytavledningar.
- Dra en rak lodrät linje från p-våg i V5 till övriga avledningar.
- Mät i en av övriga avledningar avståndet mellan R till P samt P till R för att vidare diagnostisera arytmin.
- Skapa dig också en bild över förhållandet mellan P-vågor och QRS-komplex.
- Ibland lyckas man inte fånga några P-vågor överhuvudtaget; det kan då röra sig om förmaksflimmer eller helt enkelt en dålig registrering där man inte hamnat på rätt nivå med esofaguselektroden.
- Du kan använda mätvertyget på sidan räkna-cykellangd-hjartfrekvens för att mäta intervaller.
Takykardi med breddökade QRS-komplex
Färre P-vågor än QRS-komplex
Då förmak och kammare arbetar oberoende av varandra (VA-dissociation) föreligger VT. Man ser då färre P-vågor än QRS-komplex (kammarens frekvens är högre än förmaket). Se EKG-exempel nedan.
Fler P-vågor än QRS-komplex
Är P-vågorna fler än QRS-komplexen föreligger SVT eller förmaksfladder med grenblockering.
Lika många P-vågor som QRS-komplex
Vid 1:1 förhållande mellan P-vågor och QRS-komplex kan det antingen handla om:
- VT med retrograd konduktion till förmaken
- SVT med grenblockering
- Antidrom takykardi (WPW med antidrom konduktion över accessorisk bana)
I differentialdiagnostiskt syfte kan man då överväga att ge Adenosin under pågående esofagus-registrering. Vid VT ses övergående VA-block med oförändrad aktivitet på kammarnivå, d v s P-vågorna dissocieras kortvarigt från QRS när sinusknutan tar över förmaksaktiviteten. Om arytmin bryts talar det i första hand för en AV-nodsberoende återkopplingstakykardi, medan övergående AV-block med fortsatt förmaksaktivitet talar för förmakstakykardi eller förmaksfladder. Vid stark misstanke om antidrom takykardi får man beakta den risk för förmaksflimmer som föreligger vid Adenosinbehandling, vilket kan resultera i preexciterat förmaksflimmer. Defibrillator skall därför finnas omedelbart tillgänglig!
Takykardi med smala QRS-komplex
- Är p-vågorna fler än QRS-komplexen är det sannolikt förmaksfladder eller blockerad förmakstakykardi.
- Kort RP (RP < PR) är sannolikt AVNRT (<90 ms). Vid kort RP > 90 ms kan det också röra sig om atypisk AVNRT, AVRT eller ektopisk förmakstakykardi.
- Lång RP (RP > PR) är sannolikt sinustakykardi eller ektopisk förmakstakykardi, kan dock även röra sig om atypisk AVNRT.
EKG-exempel
AVNRT:
Smal QRS-takykardi 200 slag/min: Först ses 12-avlednings-EKG under takykardi (50 mm/sek), tredje bilden visar EKG med två extremitetsavledningar och esofagus-avledningen (100 mm/sek) på samma person, under samma pågående takykardi. Det största utslaget uppåt på esofagus-EKG representerar p-vågen, som kommer ca 50 ms (5 små kvadrater, en liten kvadrat på 100 mm/sek= 10 ms,) efter början av R-vågen i avledning I och II. RP-tiden är alltså kort (ca 50 ms), diagnosen är sannolikt AVNRT.



VT
Breddökad takykardi 147 slag/min. 80-årig man med ischemisk hjärtsjukdom och nedsatt systolisk vänsterkammarfunktion. Hemodynamiskt opåverkad under takykardin. 12-avlednings-EKG under takykardi:
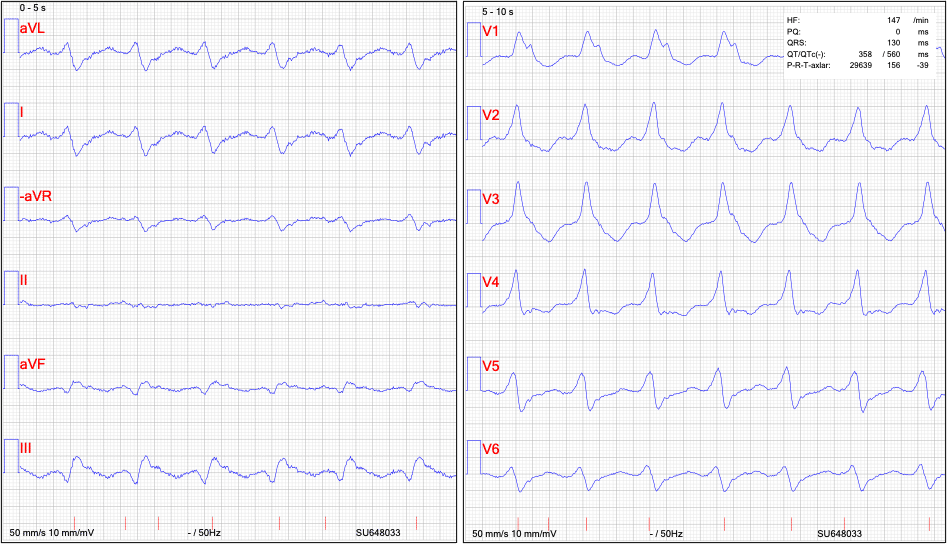
Esofagus-EKG : Avledning V5 är kopplat till esofagus-elektroden, gula pilar markerar p-vågor (1a,3e och 5e p-vågen är mindre, detta beror sannolikt på att elektroden ligger löst och inte har samma kontakt vid varje komplex, vid perfekt kontakt hade alla p-vågor varit lika stora), röda pilar R-vågor. Båda förmak och kammaraktivitet är regelbunden. Det finns fler R-vågor (kammarkomplex) än p-vågor (förmakskomplex), kammarens frekvens är alltså högre än förmakets. Dessutom ligger p-vågor utan relation till QRS-komplexen. Esofagus visar alltså VA-dissociation och bevisar därmed att det föreliggar en ventrikulär takykardi.

Last Updated on November 7, 2022 by Daniella Isaksén
- Ny sida om långtids-EKG: - October 9, 2021

