Tre sidor om ST-höjningsinfarkt (STEMI) följer patienten från 1. akutbehandlingen till 2. HIA och slutligen till 3. eftervård på mottagningen:
ST-höjningsinfarkt: Den här sidan handlar om den fortsatta vården på HIA efter PCI.
Sidoinnehåll
ST-höjningsinfarkt: Att tänka på, på HIA
Se ESC flowchart för handläggning av STEMI patienter (behandlat med primär PCI): (klick på dropdown)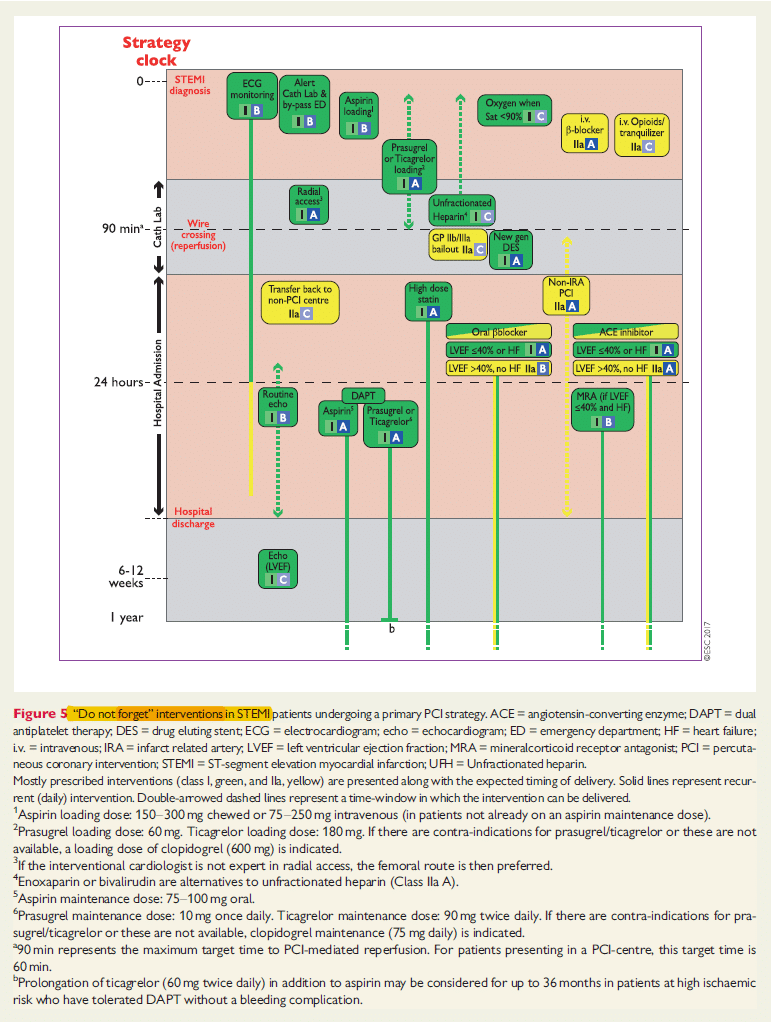
källa: ESC guideline STEMI 2017.
Övervak vid ST-höjningsinfarkt
- Övervak: minst ett dygns arytmi-och ischemiövervakning. Därefter kan ischemi- och arytmiövervak kopplas bort hos lågriskpatienter, ytterliggare arrytmiövervakning i 24 timmar ska övervägas hos patienter med högre risk (en av kriterierna nedan): 1
- hemodynamisk instabilitet
- allvarlig arytmi vid insjuknande
- LVEF <40%
- misslyckad reperfusion
- andra kritiska kranskärlstenoser som inte än är åtgärdade
- PCI-relaterad komplikation
- Blodtryckskontroller 3 gånger dagligen
Läkemedel ST-höjningsinfarkt
- Läkemedelsbehandling: se läkemedelsbehandling efter STEMI på sidan långtidsbehandling eter STEMI. I korthet:
- DAPT! Glöm aldrig sätta in DAPT (ASA+P2Y12-hämmare) om patienten har genomgått PCI. Dubbelkolla på morgonronden efter PCI.
- Läs om DAPT vid oral antikoagulation (“trippelterapi”) här.
- Statin: ska sättas in från dag 1. Se här.
- ACE-hämmare: Från dag 1 (se Klass I indikationer på sidan långtidsbehandling, klass IIa: alla patienter)
- Betablockare: (Klass I-indikationer här, klass IIa: alla patienter). Vänta med betablockare vid akut hjärtsvikt, låg LVEF, bradykardi/AV-block.
- Parenteral antikoagulation:
- Patienter som inte akut revaskulariseras (för att dem presenterar sig sent, se indikation akut PCI här): Fondaparinux (Arixtra) till och med hemgång (eller till och med senare PCI) 2
- Patienter som akut revaskulariseras (och inte har andra kritiska stenoser kvar) behöver inte behandlas med Fondaparinux (om inte en annan indikation än själva AKS föreligger, t.ex. vänsterkammartromb)
- DAPT! Glöm aldrig sätta in DAPT (ASA+P2Y12-hämmare) om patienten har genomgått PCI. Dubbelkolla på morgonronden efter PCI.
UCG
- UCG ska göras inneliggande på alla STEMI patienter.
- stabila patienter efter ST-höjningsinfarkt: UCG innan hemgång. LVEF är en viktig parameter för riskbedöming och läkemedelsbehandling (LVEF <40: Klass i indikation för ACE-hämmare; betablockerande, se här). Även för att utesluta infarkomplikationer (akut mitralisinsuficiens, VSD, kammartromb).
- instabila patienter (akut hjärtsvikt, hypotension/chock, hjärtstopp): UCG omedelbart (mekanisk komplikation såsom akut mitralisinsuficiens, VSD, kammarruptur? Andra diagnoser än STEMI; lungemboli?). (ESC IB rekommendation) 3
Blodprover
- Blodprover:
- kolesterolstatus (ok om inte fastande)
- Ta elstatus minst dag 1-3 efter PCI hos patienter med njursvikt (kontrast ges vid PCI) och hos diabetespatienter som behandlas med metformin eller SGLT2 hämmare (Dapagliflozin, Empagliflozin) vid PCI
- Hb dag 1 efter PCI vid ljumskstick
- glucos hos alla patienter
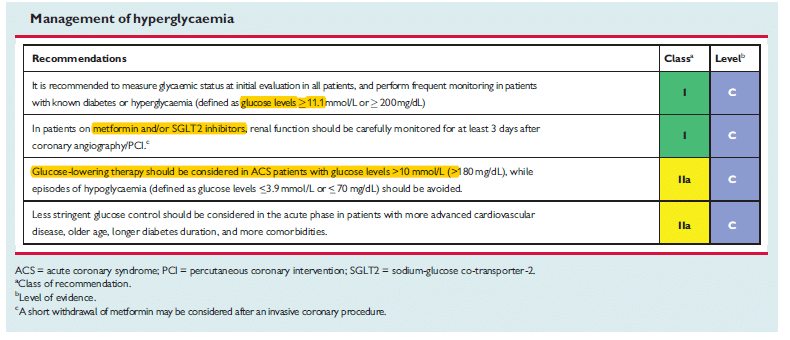
- Hyperglykemi kan förekomma under akutfasen av AKS. Vid hyperglykemi och tidigare okänd diabetes ska därför diagnosen bekräftas efter hemgång. 4
- Hantering av hyperglykemi:
hyperglycemi
Mobilisering
- Mobilisering: majoriteten av infarktpatienter kan mobiliseras direkt
- Undantag: PCI via ljumsken (4-6 timmars sängliggande), hjärtsvikt, allvarliga arytmier, komplikationer, etc.
Överflytt till ett annat sjukhus?
- Överflytt till ett annat sjukhus: patienter kan flyttas till ett annat sjukhus (det vill säga hemsjukhus) på samma dag som PCI, om:
- inga symptom/tecken på pågående ischemi
- inga relevanta arytmier
- hemodynamisk stabil utan katekolaminer. 5
Riskbedömning efter ST-höjningsinfarkt
- Riskbedöming:
- LVEF? Full revaskularisering? Komplikationer? Njurfunktion? Diabetes?
- Du kan använda GRACE score för riskbedöming
- Indikation för särskild uppföljning (tex sviktmottagning, kontroll njurfunktion, diabetes?)
- Patienter med LVEF <40: Beställ uppföljande UCG om 6-12 veckor hos patienter som skulle vara lämpliga för ICD 6
Hemgång efter ST-höjningsinfarkt
- Lågriskpatienter kan vanligtvis gå hem på dag 2 eller 3 78
- Lågrisk-patient kan enligt PAMI-II studiendefinieras som:
- ålder <70 år
- inga allvarliga eller behandlingskrävande arytmier efter reperfusion
- LVEF >45%
- 1 eller 2-kärlsjukdom
- framgångsrik PCI av ett nativt kranskärl.
- Lågrisk-patient kan enligt PAMI-II studiendefinieras som:
Läs om vad du behöver tänka på vid hemgång på sidan Långtidsbehandling efter STEMI/Att tänka på vid hemgång
Hantering av komplikationer vid ST-höjningsinfarkt
Akut hjärtsvikt efter STEMI
- Arytmi-ischemiövervak, täta kontroller för blodtryck och saturation, mät urinmängden
- Syrgas vid pox <90% (PaO2 <8.0kPa), mål pox >95%
- Furix (20-40mg i.v, mer vid njursvikt) om blodtrycket tillåter
- Diskutera ultrafiltration om loop-diuretika inte hjälper
- Nitro-drop i.v. om blodtryck tillåter (helst invasiv artärtryckmätning då)
- Hypertoni ska behandlas direkt med nitro i.v. och ACE-hämmare
- UCG för att utesluta mekaniska infarktkomplikationer eller andra sviktorsaker (aortastenos)
- Fundera på om koronar reocklusion kan föreligga eller om det finns andra icke åtgärdade kritiska koronarstenoser som orsakar svikten
- Fundera på om det finns artymier som behöver behandlas
- Kraftigt andingspåverkat patient:
- Ta blodgas (hypoxi? hyperkapni? respiratorisk acidos? diskutera då med narkos, särskilt om patienten ser ut som den “inte orkar längre”)
- diskutera non-invasiv ventilation (CPAP, BiPAP) hos patienter med andningsfrekvens >25/min och pox <90% trots syrgas
- Vid hypotension: Se nedan
Hypotension, kardiogen chock efter STEMI
- Fundera alltid först på om det kan finnas andra orsaker till hypotension än systolisk vänsterkammarsvikt:
- Blödning (efter femoralisstick, spontant)?
- Mekanisk infarktkomplikation: Hjärttamponad? VSD? Akut mitralisinsufficiens?
- PCI-komplikation: tamponad, stenttrombos, reocklusion.
- Allergisk reaktion (röntgenkontrast, läkemedel, annat)?
- Överdosering betablockare, nitro osv?
- Fel arbetshypotes: var det inte STEMI från början utan egentligen lungemboli eller aortadissektion?
- Arytmi-ischemiövervak, täta kontroller för blodtryck (invasiv artärtryckmätning om tillgängligt) och saturation, mät urinmängden
- Syrgas vid pox <90% (PaO2 <8.0kPa), mål pox >95%
- UCG omgående (mekanisk infarktkomplikation eller tamponad efter PCI?) tänk på att även auskultera hjärtat (akut VSD hörs ibland bättre än det syns på UCG)
- Hos hypotensiva patienter utan lungödem och utan tecken på övervätskning (ej halsvenstas, kollapsad vena cava inferior på ultraljud): försök med vätska i.v.
- Vid systolisk blodtryck <90 mmHg men ej volymbrist: diskutera vasopressor. Lämpligt att börja med noradrenalin
- Diskutera tidigt om patienten lämpar sig för assist device (ECMO, Impella, LVAD) vid progredierande chock hos patienter <65 år
- IABP är inte indicerat vid kardiogen chock utan mekanisk komplikation. 9
- Läs kapitlet om kardiogen chock här
Förmaksflimmer
21% av alla STEMI patienter har förmaksflimmer (känt, nydiagnosticerat, nydebuterat)
- Akut elkonvertering är indicerat vid snabbt förmaksflimmer + hemodynamisk instabilitet
- Beslutet om frekvenskontroll vs rytmkontroll fattas som i andra fall med förmaksflimmer
- Rytmkontroll vid STEMI: endast Amiodaron (Cordarone®) (att tänka på vid Cordaroneinsättning: läs här)
- Klass I antiarytmika är kontraindicerade efter infarkt
- Frekvenskontroll vid STEMI:
- i första hand betablockare (ej vid hypotension, akut svikt, försiktig vid låg LVEF).
- vid akut svikt, men ej hypotension: Amiodaron eller Digoxin
- vid kraftig påverkad LVEF, akut svikt, hypotension: Digoxin (ESC IIa indikation)
- Rytmkontroll vid STEMI: endast Amiodaron (Cordarone®) (att tänka på vid Cordaroneinsättning: läs här)
- Antikoagulation: hos STEMI patienter som får förmaksflimmer ska indikation för oral antikoagulation utredas med CHA2DS2-VASc score som vanligt
Ventrikulära Takykardier
- VT/VF innan PCI eller vid reperfusion är vanligt och kräver ingen särskild långtisdbehandling (utöver betablockare) hos patienter som är stabila efter PCI (men är en indikation för övervak >24h)
- Återkommande allvarliga VT eller VF i akutfasen behandlas med Amiodaron (Cordarone®) i.v.
- För VT på HIA i annars stabila patienter (utan akut svikt/hypotension) är betablockare första behandling
- Ihållande VT som kommer efter >48 h har ett samband med dålig prognos, här borde ICD diskuteras hos lämpliga patienter. 6
- kontrollera kalium, magnesium och behandla vb
- Vid återkommande VT/VF/elektrisk storm ska transvenös temporär overdrive pacing diskuteras (eventuellt som bridge till ablation)
Bradykardier
Se sidan akutåtgärder vid allvarlig bradykardi.
- Vid inferior ST-höjningsinfarkt (STEMI): sinusbradykardi och AV-block är vanligt i akutskedet hos patienter med inferior STEMI , även direkt efter reperfusion på PCI-lab.
- AV-block är då vanligtvis beläget supra-His (lokaliserat proximalt om His-bundeln) och terminerar vanligtvis spontant eller efter PCI.
- Första behandling är atropin (O,5mg = 1ml) i.v. Kan upprepas om effekten uteblir. Ge även vätska i.v. vid hypotension.
- Om atropin inte hjälper och patienten är hemodynamiskt påverkad av bradykardin: transkutan pace och därefter vid behov temporär transvenös pace.
- Patiener som kommer bradykarda till PCI-lab blir vanligtvis bättre kort efter PCI, det går oftast fortare att öppna en ockluderat RCA än att lägga en temporär pacemaker.
- Vänta med insättande av betablockare på HIA till minst dag 2
- Vid anterior ST-höjningsinfarkt (STEMI): AV-block vid anterior STEMI är oftast beläget infra-His och ett tecken på omfattande myokardska.
- Vid anterior STEMI + höggradigt AV-block rekommenderas backup med temporär pace.
Blödning efter PCI
- Läs mer på sidan blödning efter PCI.
- Läs om hantering av femostop (efter femoralis-PCI) och TR-band (efter radialis-PCI)
Nästa sida: Långtidsbehandling efter STEMI
Litteratur
2023 ESC Guidelines for the management of acute coronary syndromes 3
Last Updated on December 22, 2023 by Christian Dworeck
Latest posts by Christian Dworeck (see all)
- Ny sida om isoprenalin - February 16, 2023
- Ny sida: ST-handledning - December 27, 2022
- Nytt EKG-exempel på sidan esofagus-EKG - November 5, 2022
Referenser
- Borja Ibanez, Stefan James, Stefan Agewall,et al: ESC Scientific Document Group, 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC), European Heart Journal, Volume 39, Issue 2, 07 January 2018, Pages 119–177, https://doi.org/10.1093/eurheartj/ehx393[↩][↩][↩]
- Yusuf S, Mehta SR, Chrolavicius S, et al. Effects of fondaparinux on mortality and reinfarction in patients with acute ST-segment elevation myocardial infarction: the OASIS-6 randomized trial. JAMA. 2006;295(13):1519–1530. doi:10.1001/jama.295.13.joc60038[↩]
- Byrne RA et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. PMID: 37622654.[↩][↩]
- Collet JP, Thiele H, Barbato E, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation [published online ahead of print, 2020 Aug 29]. Eur Heart J. 2020;ehaa575. doi:10.1093/eurheartj/ehaa575[↩]
- Estévez-Loureiro R, Calviño-Santos R, Vázquez JM, et al. Safety and feasibility of returning patients early to their originating centers after transfer for primary percutaneous coronary intervention. Rev Esp Cardiol. 2009;62(12):1356–1364. doi:10.1016/s1885-5857(09)73529-7[↩]
- Priori SG, Blomström-Lundqvist C, Mazzanti A, et al. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC)Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC). Europace. 2015;17(11):1601–1687. doi:10.1093/europace/euv319[↩][↩]
- Grines CL, Marsalese DL, Brodie B, et al. Safety and cost-effectiveness of early discharge after primary angioplasty in low risk patients with acute myocardial infarction. PAMI-II Investigators. Primary Angioplasty in Myocardial Infarction. J Am Coll Cardiol. 1998;31(5):967–972. doi:10.1016/s0735-1097(98)00031-x[↩]
- Yndigegn T, Gilje P, Dankiewicz J, Mokhtari A, Isma N, Holmqvist J, Schiopu A, Ravn-Fischer A, Hofmann R, Szummer K, Jernberg T, James S, Gale CP, Fröbert O, Mohammad MA. Safety of early hospital discharge following admission with ST-elevation myocardial infarction treated with percutaneous coronary intervention: a nationwide cohort study. EuroIntervention. 2022 Jan 28;17(13):1091-1099. doi: 10.4244/EIJ-D-21-00501. PMID: 34338642.[↩]
- Thiele H, Zeymer U, Neumann FJ, et al. Intraaortic balloon support for myocardial infarction with cardiogenic shock. N Engl J Med. 2012;367(14):1287–1296. doi:10.1056/NEJMoa1208410[↩]
- Batra G, Svennblad B, Held C, et al. All types of atrial fibrillation in the setting of myocardial infarction are associated with impaired outcome. Heart. 2016;102(12):926–933. doi:10.1136/heartjnl-2015-308678[↩]
- Siu CW, Jim MH, Ho HH, et al. Transient atrial fibrillation complicating acute inferior myocardial infarction: implications for future risk of ischemic stroke. Chest. 2007;132(1):44–49. doi:10.1378/chest.06-2733[↩]

